Síndrome Coronariana Aguda e Infartos
Outros temas:
Fluxograma de manejo da dor torácica
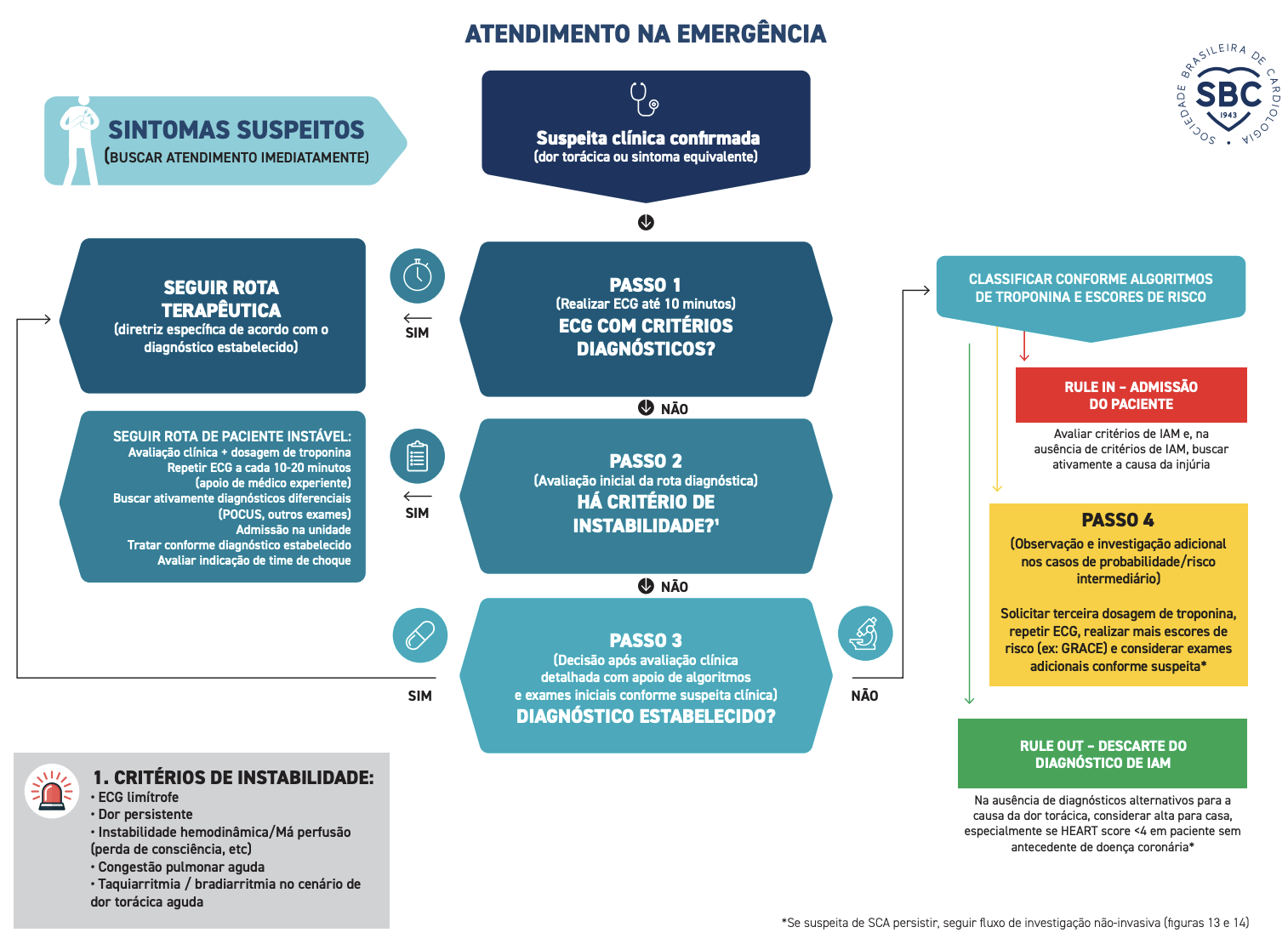
Fonte: Diretriz Brasileira de Atendimento à Dor Torácica na Unidade de Emergência – 2025.
prático e seguro!
Nos primeiros 10 min
- MOV: Monitorização contínua + Oxímetro + Acesso venoso
- Se SatO2 < 90%
- Cateter nasal até 6 L/min, ou
- Máscara com reservatório até 15 L/min
- Se SatO2 < 90%
- Eletrocardiograma (ECG) de 12 derivações em até 10 minutos, com avaliação médica imediata
- Considerar ECG seriado para melhor acurácia no diagnóstico de SCA.
- Coletar troponina (0 - 1h ou 0 - 2h)
- Após, avaliar critérios de rule-in e rule-out.
Considerações sobre o ECG
Três mensagens fundamentais do ponto de vista prático:
1) ECG normal ou com alterações inespecíficas não permite excluir SCA (Síndrome Coronária Aguda);
2) Eletrocardiogramas seriados aumentam a acurácia para o diagnóstico de SCA;
3) Alterações sugestivas de isquemia aguda se baseiam, principalmente, em modificações no segmento ST e/ou nas ondas T; as alterações no segmento ST devem ser aferidas no ponto J, tendo como referência o segmento PR como linha de base.
Alterações no segmento ST
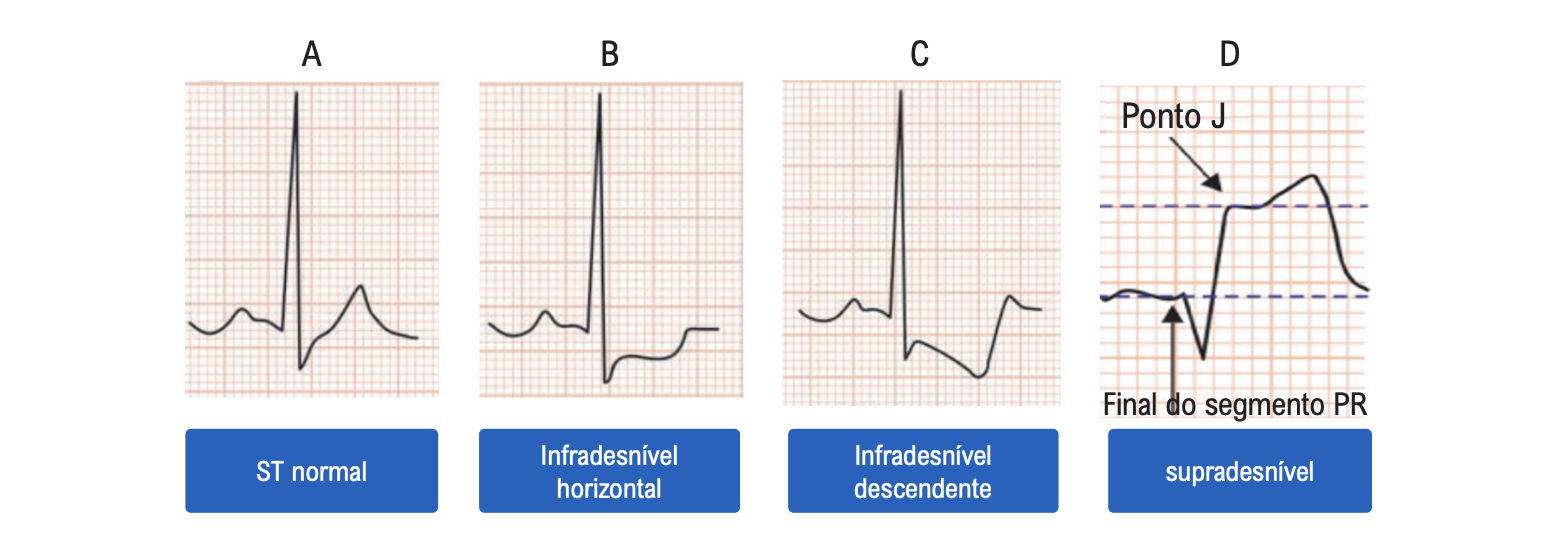
A) Segmento ST normal
B) Infradesnível horizontal
C) Infradesnível descendente do ST (descritos nos laudos como corrente de lesão subendocárdica)
D) Supradesnível do segmento ST
Alterações na onda T
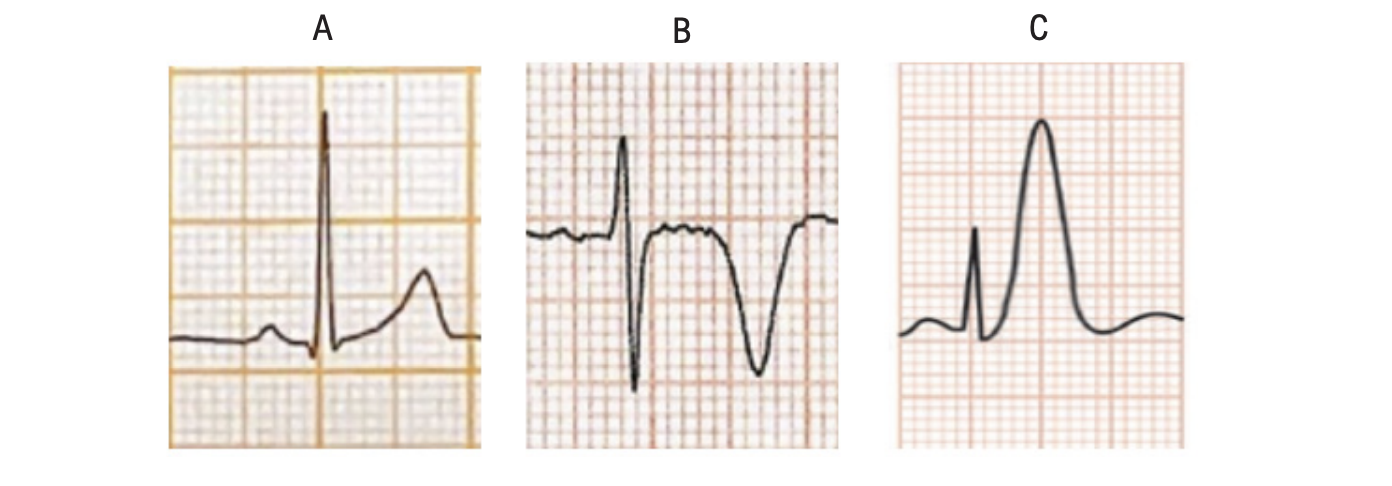
A) Onda T normal (observar a assimetria com ascensão lenta e descenso rápido)
B) Onda T isquêmica simétrica, invertida e de maior amplitude (isquemia subepicárdica ou pós-isquemia transmural)
C) Onda T de grande magnitude e simétrica, chamada de T hiperaguda (isquemia subendocárdica) - costuma preceder o aparecimento do supradesnível do segmento ST
💡 Sugestão GPMED
Realize o curso ECG Express - do zero ao essencial - disponível em nossa plataforma no módulo de "cursos", ou clique aqui para adquirir agora mesmo
Critérios eletrocardiográficos diagnósticos de síndrome coronariana aguda (quando associadas a quadro clínico compatível)




Manejo medicamentoso inicial
Esquema:
- Dupla antiagregação plaquetária: AAS + (Clopidogrel ou Ticagrelor ou Prasugrel)
- Anticoagulação: Heparina não fracionada ou Enoxaparina
- Nitrato se dor torácica (atenção para contraindicações)
- Considerar início de: Estatina, IECAs e Beta-bloqueadores.
- A morfina não é mais indicada, devido a evidências de aumento de mortalidade.
1º antiagregante
- Ácido acetilsalicílico 100mg
- Ataque: mastigar 3 cp (162 a 325 mg).
- Manutenção: tomar 1 cp uma vez ao dia (75 a 100 mg/dia).
2º antiagregante (apenas uma opção)
- Clopidogrel 75mg
- Ataque: Tomar 4 cp (300mg)
- Se for para Intervenção Coronária Percutânea (ICP) são 8 cp (600mg)
- Se paciente >75 anos: apenas 1 cp (75mg)
- Manutenção: tomar 1 cp uma vez ao dia (75mg/dia), OU
- Ticagrelor 90mg
- Ataque: tomar 2 cp (180mg)
- Manutenção: tomar 1 cp (90mg) de 12/12h (neste caso, a dose de AAS deve ser < 100mg), OU
- Prasugrel 5mg ou 10mg
- Ataque: tomar 6 cp de 10mg (60mg), durante a ICP (não usa na emergência)
- Manutenção: tomar 1 cp de 10mg, uma vez ao dia
- Contraindicação: peso < 60kg, antecedente de AIT/AVC, > 75 anos
Anticoagulante (escolha uma opção)
- Heparina não fracionada 25.000U/5ml (intravenosa)
- Ataque: 60-70 U/kg, IV bolus (max 4.000 U)
- 50kg: 0,6 a 0,7 ml
- 70kg: 0,8 ml
- 90kg: 0,8 ml
- Manutenção por infusão: 12 U/kg/h, IV em BIC (max 1.000 U/h)
- Diluir 1 amp (25.000 U) + 245 ml SF0,9%, IV em BIC
- 50kg: correr 6 ml/h
- 70kg: correr 8,4 ml/h
- 90kg: correr 10 ml/h (máximo)
- Ajustar dose para manter TTPa 1,5-2
- Enoxaparina seringa 20, 40, 60, 80 ou 100mg
- Aplicar 1mg/kg SC, de 12/12h (max 200mg/dia)
- Se > 75 anos: 0,75mg/kg de 12/12h
- Se TFG ≤ 30 ml/min: 1mg/kg uma vez ao dia
- Se > 75 anos e TGF ≤ 30 ml/min: 1mg/kg uma vez ao dia
- Dinitrato de isossorbida 5mg (apenas se dor torácica)
- Tomar 1 cp (5mg) sublingual (pode repetir 2x com intervalo de 5 min)
- Alternativa:
- Nitroglicerina 25mg/5ml
- Diluir 2 amp + 240ml SF0,9%, IV em BIC
- Correr 1,5ml/h (5mcg/min) e aumentar até alívio da dor (max 60ml/h)
- Contraindicação: hipotensão, uso de inib. fosfodiesterase ≤ 1h, IAM de VD
Se dor refratária:
- Morfina 2mg/2ml ou 10mg/1ml (apenas se dor refratária a nitrato)
- Atualmente é reservada a casos muito específicos, devido a evidências de aumento de mortalidade e desfechos desfavoráveis.
- Aplicar 1 amp (de 2mg/2ml), IV em bolus (repetir em 5-30min se necessário) OU
- Diluir 1 amp (de 10mg/1ml) em 9ml de AD. Aplicar 2ml desta solução IV (repetir a cada 15-30min S/N)
- Contraindicação: hipotensão
Considerar início de Estatina
- Atorvastatina comp. 10mg ou 20mg ou 40mg ou 80mg
- Tomar 1 cp (de 40 ou 80mg) uma vez ao dia, à noite (40-80 mg/dia).
- Rosuvastatina comp. 5mg ou 10mg ou 20mg ou 40mg
- Tomar 1 cp (de 20 ou 40mg) uma vez ao dia, à noite (20-40mg/dia).
Considerar início de IECA
- Enalapril comp. 5mg ou 10mg ou 20mg
- Dose diária: 5 a 40 mg
- Frequência: 1 a 2 vezes ao dia.
- Captopril comp. 12,5mg ou 25mg ou 50mg
- Dose diária: 25 a 150 mg
- Frequência: 2 a 3 vezes ao dia.
- Obs: iniciar com doses baixas
Considerar início de Beta-bloqueador
- Carvedilol comp. 3,125mg ou 6,25mg ou 12,5mg ou 25mg
- Dose diária: 12,5 a 50 mg
- Frequência: 1 a 2 vezes ao dia.
- Succinato de Metoprolol comp. 25mg ou 50mg ou 100mg
- Dose diária: 50 a 200 mg
- Frequência: 1 vez ao dia.
- Bisoprolol comp. 5mg ou 10mg
- Dose diária: 5 a 20 mg
- Frequência: 1 vez ao dia.
- Obs: iniciar com doses baixas
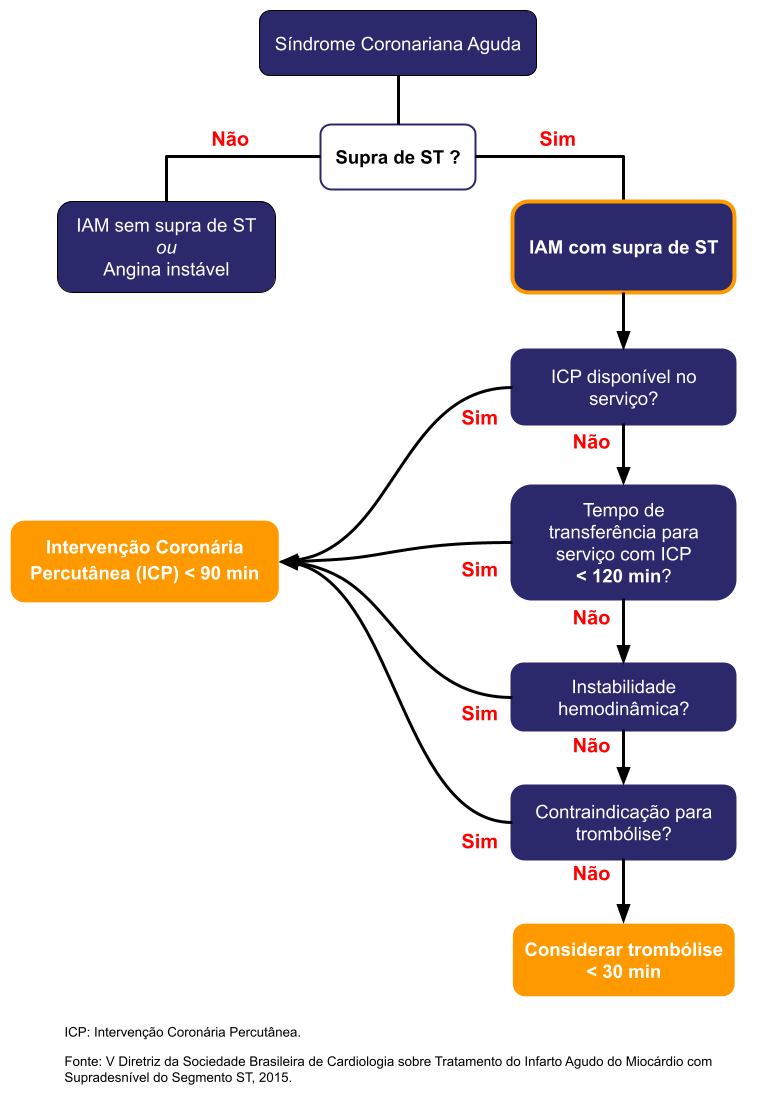
IAM com supra de ST
⚠️ Atenção aos "equivalentes de supra de ST" (nova diretriz 2025)
- São alterações eletrocardiográficas compatíveis com oclusão coronária aguda (OCA), e são considerados pela SBC (2025), como equivalentes à síndrome coronariana aguda com elevação persistente de ST (SCACSST).
- Os critérios diagnósticos de cada alteração estão descritos no tópico acima ("considerações sobre o ECG").
- Alguns padrões incluem:
-
- De Winter
- Ondas T altas, proeminentes e simétricas precedidas de depressão ascendente do segmento ST > 1 mm no ponto J nas derivações precordiais
- Elevação do segmento ST de 0,5-1 mm pode ser observada na derivação aVR
- De Winter
-
- Ondas T hiperagudas
- Ondas T amplas, simétricas e pontiagudas podem ser observadas precocemente no IAMCSST.
- Eletrocardiogramas seriados em intervalos muito curtos são úteis para confirmar a progressão para os critérios clássicos de elevação de ST
- Ondas T hiperagudas
-
- Padrão de Aslanger:
- Elevação do segmento ST em DIII, mas não nas demais derivações inferiores (pode haver elevação de ST em aVR, além de DIII); depressão do segmento ST em qualquer das derivações entre V4 e V6 com onda T (pelo menos na sua fase terminal) positiva e elevação do segmento ST em V1 mais alta que em V2
- Padrão de Aslanger:
Trombolítico (em < 30 min)
- Esquema:
- Estreptoquinase OU Tenecteplase OU Alteplase
- Estreptoquinase 250 mil, 750 mil ou 1,5 milhão UI, pó liofilizado.
- Diluir 1,5 milhão UI + SF0,9% 150 ml, IV em BIC, em 2 horas (75 ml/h), OU
- Diluir 250 mil UI + SF0,9% 100 ml, IV em bolus. Após 100 mil UI/h, por 24h.
- Tenecteplase 40mg/8ml ou 50mg/10ml
- < 60 kg: 6 ml
- 60 - 70 kg: 7 ml
- 70 - 80 kg: 8 ml
- 80 - 90 kg: 9 ml
- > 90 kg: 10 ml
- IV dose única, em bolus.
- Dose de acordo com peso:
- Alteplase 10, 20 ou 50mg
- Diluir 2 amp (de 50mg) + 100 ml SF0,9%
- Infundir 15 ml IV bolus, em 1 a 2 min.
- Após, 0,75mg/kg em 30min, e após 0,5mg/kg em 1 hora
- 40kg: 30ml em 30min, e após 20ml em 1 hora
- 50kg: 37ml em 30min, e após 25ml em 1 hora
- 60kg: 45ml em 30min, e após 30ml em 1 hora
- Diluir 2 amp (de 50mg) + 100 ml SF0,9%, IV em BIC
- Infundir 15ml, IV bolus, em 1-2 min. Após 50ml em 30min IV em BIC, e após, 35ml em 1 hora IV em BIC.
- Se < 65 kg:
- Observação:
- As contraindicações (relativas e absolutas) estão descritas em um tópico abaixo neste tema.
IAM sem supra de ST
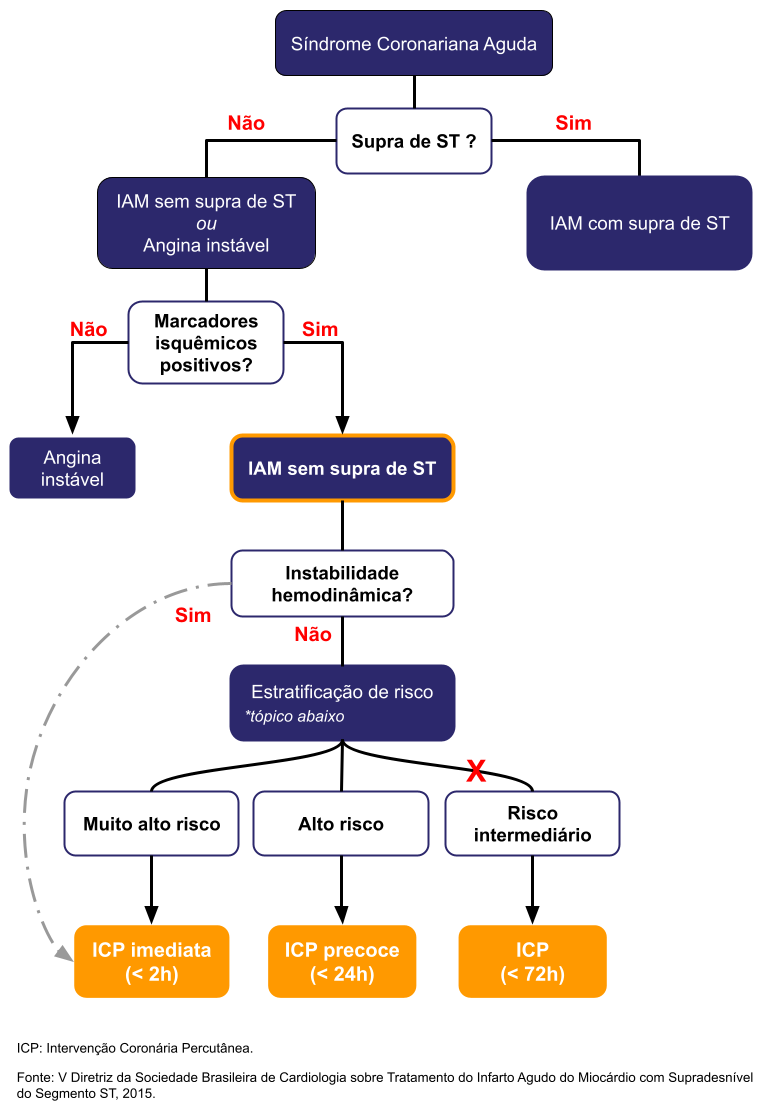
Angina instável
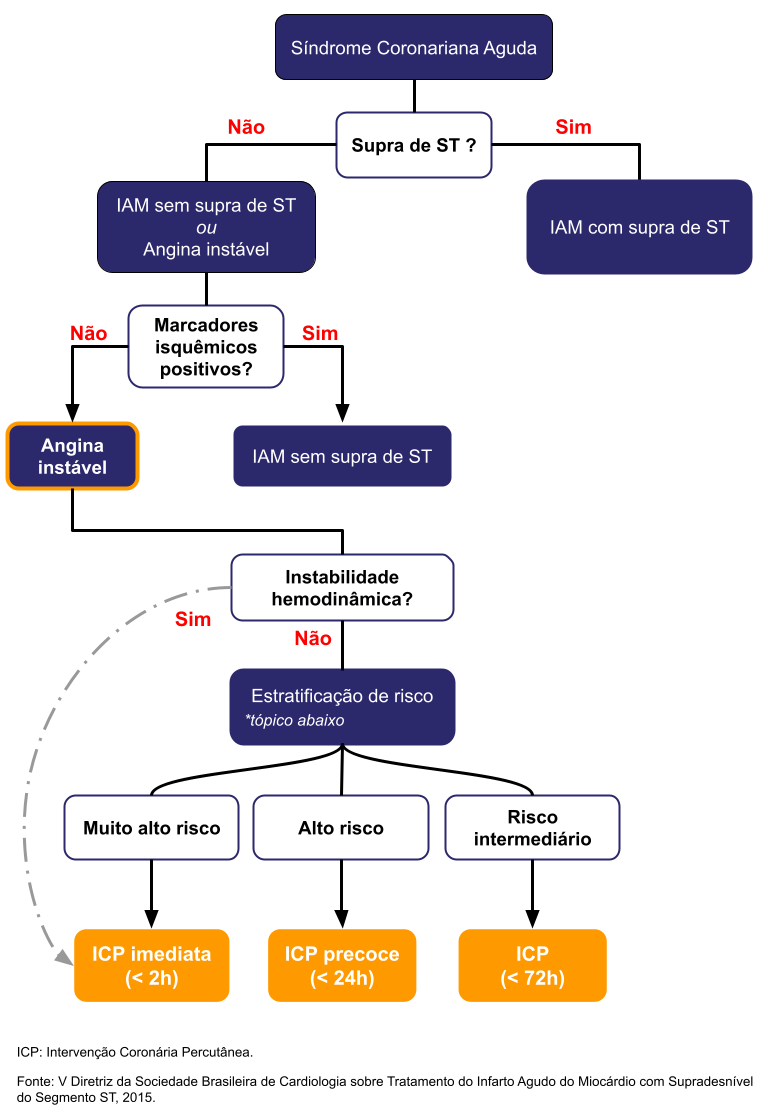
Estratificação de risco inicial
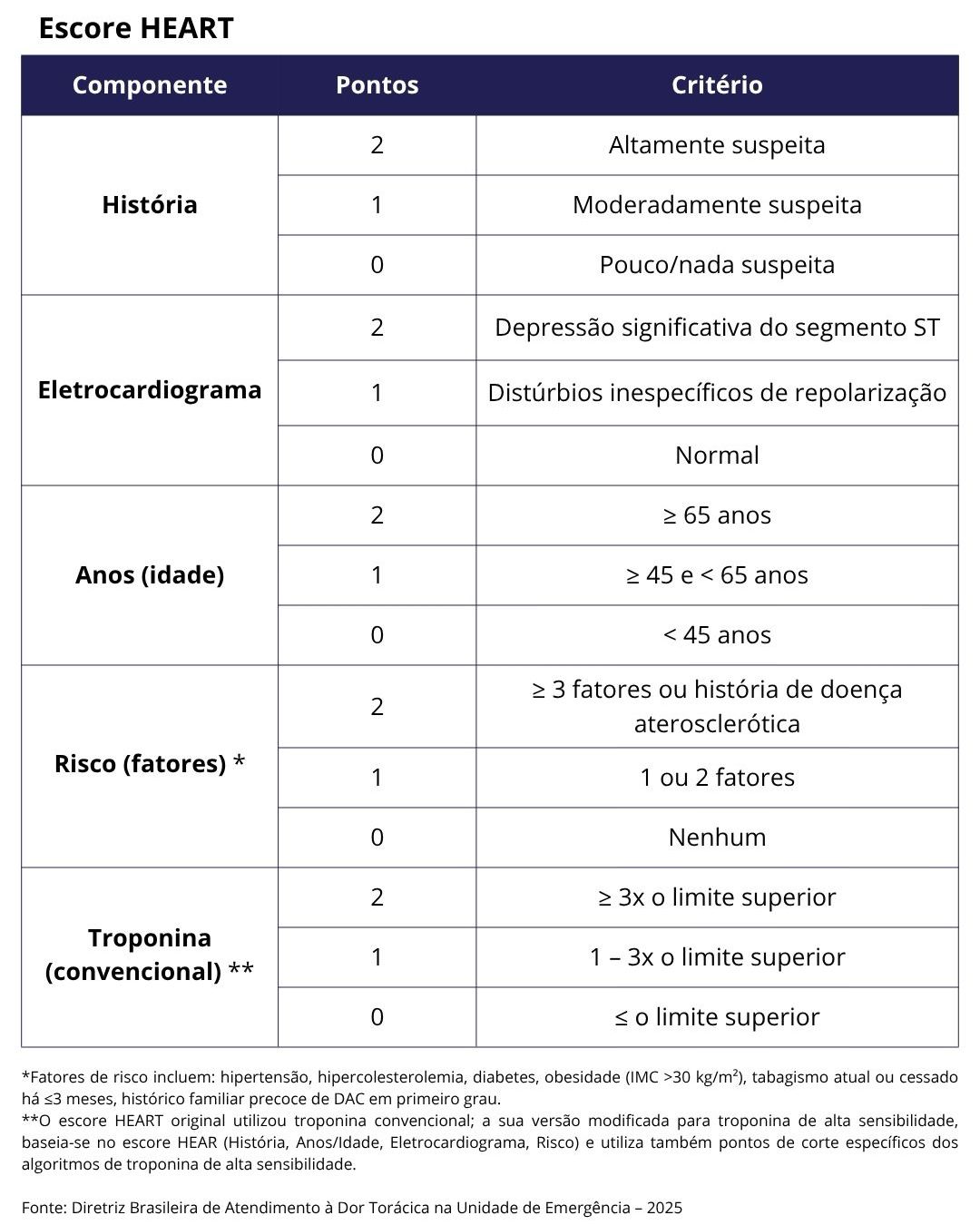
- Utilidade: é o escore clínico preferencial na avaliação de pacientes com dor torácica em investigação diagnóstica de síndrome coronariana aguda.
- Objetivo: avaliar o risco de eventos cardiovasculares maiores em 6 semanas, em pacientes com suspeita de SCA.
- Aplicação prática: útil para ser utilizado nos casos em que o médico está no momento de decisão sobre a segurança de liberar o paciente para casa. Também é útil para apoiar a definição da probabilidade pré-teste (ajudar na decisão de exames complementares adicionais).
- Interpretação:
- 0 a 3 pontos (risco baixo em 6 semanas)
- 4 a 6 pontos (risco médio em 6 semanas)
- 7 a 10 pontos (risco elevado em 6 semanas)
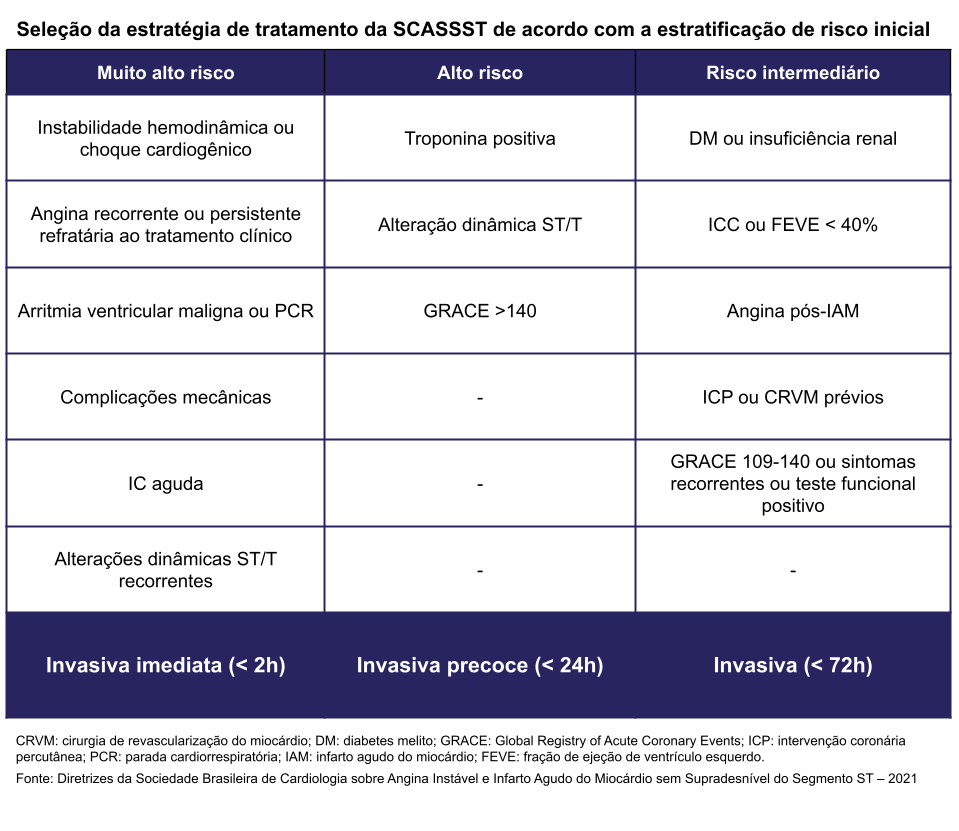
Avaliar prognóstico
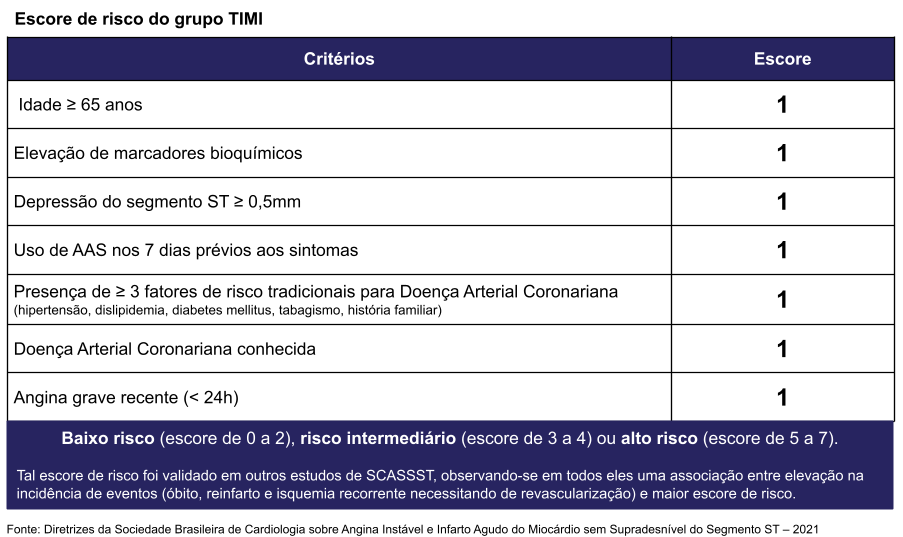
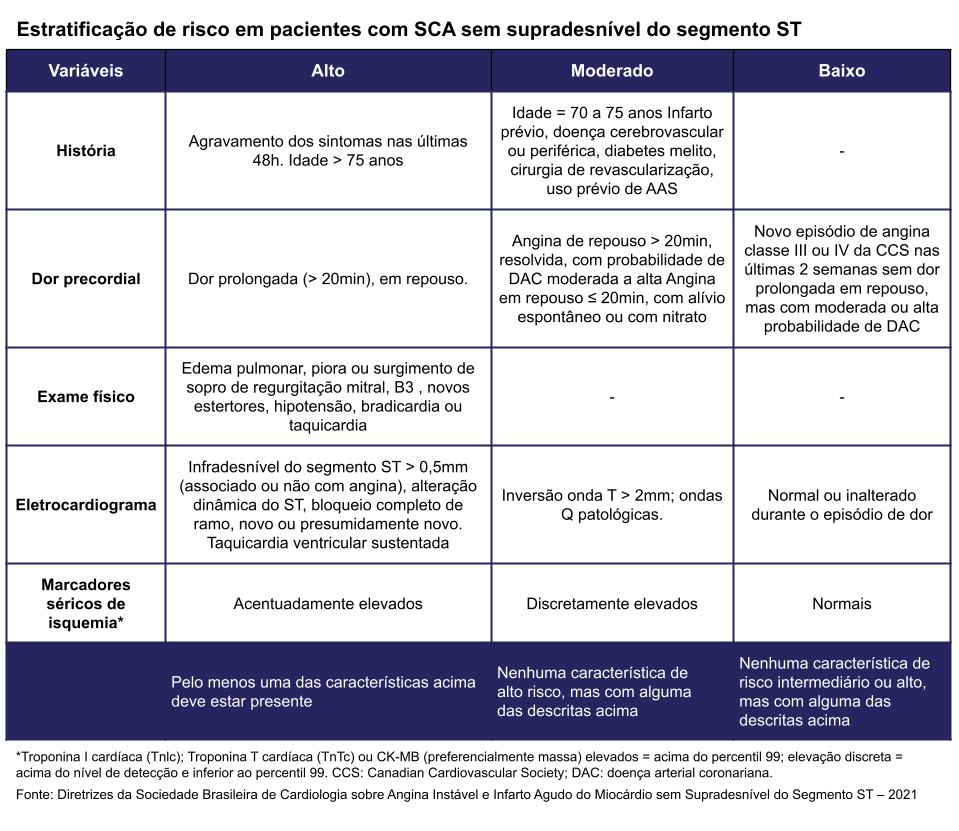
Contraindicações trombolíticos
Absolutas
- História de qualquer hemorragia intracraniana
- História de AVC isquêmico nos últimos três meses (exceção de AVC isquêmico agudo observado em até três horas, que pode ser tratado com terapia trombolítica)
- Presença de malformação vascular cerebral ou malignidade intracraniana primária ou metastática
- Sintomas ou sinais sugestivos de dissecção aórtica
- Uma diátese hemorrágica ou sangramento ativo, com exceção da menstruação
- Trauma cerebral ou facial significativo nos últimos três meses
Relativas
- História de hipertensão crônica, grave, mal controlada ou hipertensão não controlada na apresentação
- Hipertensão grave na apresentação pode ser uma contraindicação absoluta em pacientes de baixo risco
- História de acidente vascular cerebral isquêmico há mais de três meses
- Demência
- Qualquer doença intracraniana conhecida que não seja uma contraindicação absoluta
- Ressuscitação cardiopulmonar traumática ou prolongada (>10 min)
- Cirurgia de grande porte nas três semanas anteriores
- Sangramento interno nas duas a quatro semanas anteriores ou úlcera péptica ativa
- Punções vasculares não compressíveis
- Gravidez
- Terapia atual com varfarina
- Quanto maior o INR maior o risco.
- Para estreptoquinase, exposição prévia (mais de cinco dias antes) ou reação alérgica a esses medicamentos.
Seguimento ambulatorial
Referenciar e manter seguimento ambulatorial de comorbidades e/ou complicações.
- Ir para "IC crônica"
- Ir para "Angina estável"
- Ir para "Hipertensão arterial"
- Ir para "Dislipidemia"
- Ir para "Diabetes Mellitus"
Referências
- de Barros e Silva PGM, Soeiro AM, Ornelas CE, Feitosa-Filho GS, Lopes RD, Lino DOC, et al. Diretriz Brasileira de Atendimento à Dor Torácica na Unidade de Emergência – 2025. Arq Bras Cardiol. 2025; 122(9):e20250620.
- V Diretriz da Sociedade Brasileira de Cardiologia sobre Tratamento do Infarto Agudo do Miocárdio com Supradesnível do Segmento ST, Volume 105, Nº 2, Suplemento 1, Agosto 2015
- III Diretrizes Da Sociedade Brasileira De Cardiologia Sobre Análise e Emissão De Laudos Eletrocardiográficos, Volume 106, Nº 4, Supl. 1, Abril 2016
- Nicolau et al. Diretrizes da Sociedade Brasileira de Cardiologia sobre Angina Instável e Infarto Agudo do Miocárdio sem Supradesnível do Segmento ST – 2021.
- Medicina de emergência: abordagem prática / professor titular e coordenador Irineu Tadeu Velasco. - 13. ed., rev., atual. e ampl. - Barueri [SP]: Manole, 2019.
- ACC/AHA guidelines for the management of patients with ST-elevation myocardial infarction--executive summary: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Writing Committee to Revise the 1999 Guidelines for the Management of Patients With Acute Myocardial Infarction). Circulation 2004; 110:588.


