Constipação no Adulto
CID 10: K590
Introdução
Definição Clínica:
A constipação crônica é um distúrbio gastrointestinal prevalente, caracterizado por evacuações infrequentes (geralmente <3 vezes por semana), acompanhadas de esforço evacuatório, fezes endurecidas e sensação de evacuação incompleta.
Epidemiologia:
Afeta aproximadamente 9–20% da população mundial.
A prevalência é significativamente maior em mulheres (duas vezes mais que em homens) e em idosos.
Apenas cerca de 20% dos pacientes procuram atendimento médico, muitas vezes devido ao estigma social ou desconhecimento da fisiologia intestinal.
Conceito de Cascata da WGO (Organização Mundial de Gastroenterologia):
Reconhece que a abordagem "padrão-ouro" pode ser impraticável em todos os contextos. O documento oferece níveis hierárquicos de opções diagnósticas e terapêuticas baseados na disponibilidade de recursos (Nível 1: recursos limitados; Nível 2: intermédios; Nível 3: amplos).
prático e seguro!
Definição e Patogênese
Classificação Fisiopatológica:
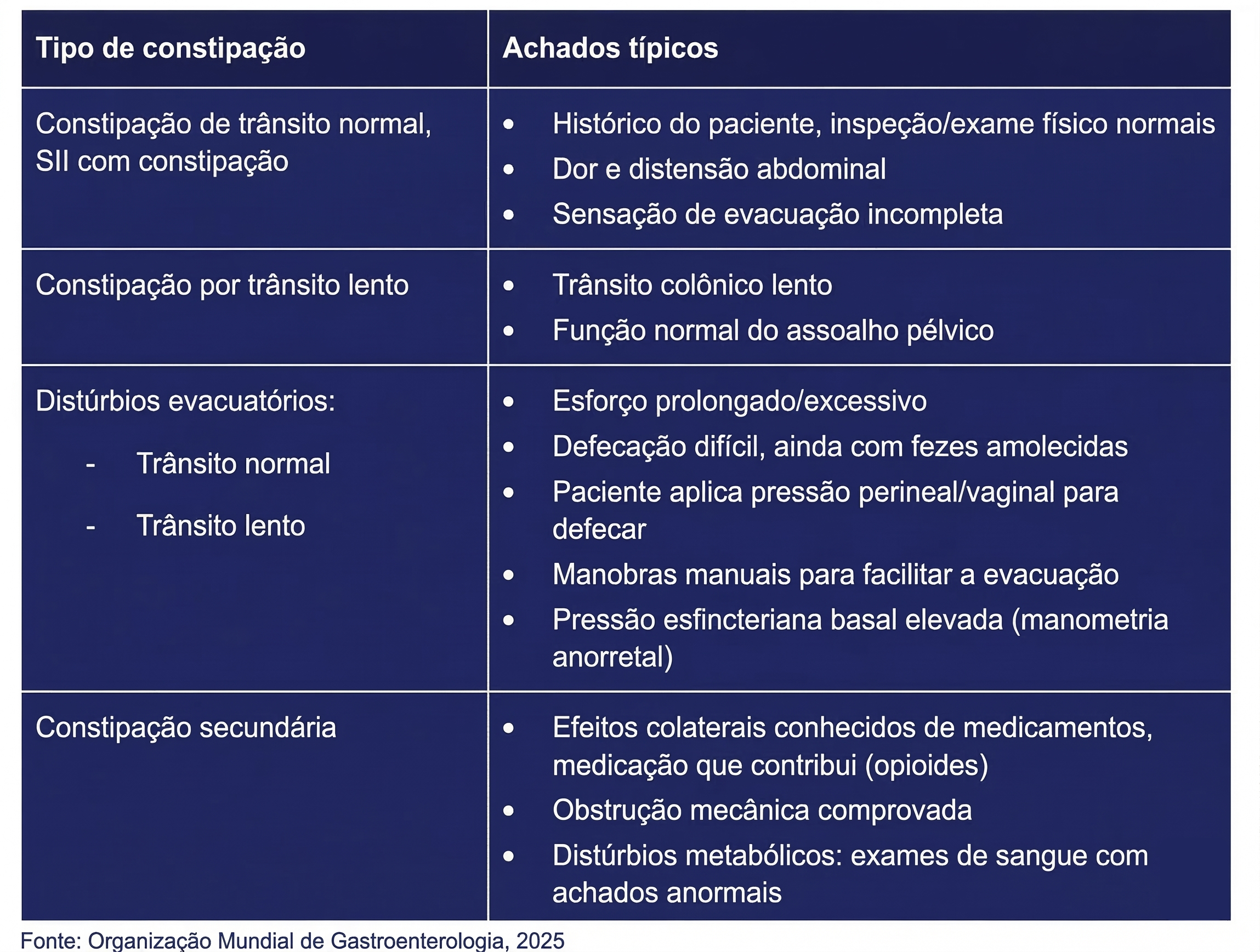
Constipação Primária (Idiopática):
Constipação por Trânsito Normal (CTN): O tempo de trânsito é fisiológico, mas o paciente apresenta hipersensibilidade visceral ou distensão.
Constipação por Trânsito Lento (CTL): Redução da atividade propulsora colônica, frequentemente associada à diminuição das células de Cajal e da reatividade colinergética.
Distúrbios Evacuatórios (Disfunção do Assoalho Pélvico): Incoordenação motora (dissinergia) entre o reto e o ânus, dificultando a expulsão.
Constipação Secundária:
Relacionada ao uso de medicamentos (ex: opioides, antidepressivos), distúrbios metabólicos (ex: diabetes, hipotireoidismo) ou alterações estruturais (ex: tumores, estenoses).
Fatores de Risco:
Modificáveis: Sedentarismo, baixa ingestão de fibras e líquidos, má higiene do sono e saúde mental prejudicada.
Não modificáveis: Idade avançada, sexo feminino e baixo nível socioeconômico.
Causas:
Obstrução mecânica
Tumor colorretal
Diverticulose/diverticulite
Estenose (inflamatória, maligna ou infecciosa)
Compressão externa por tumor ou outra causa
Retocele grande
Megacólon
Alterações pós-cirúrgicas (por exemplo, aderências)
Fissura anal
Hemorroidas
Impactação fecal
Distúrbios neurológicos/neuropatia
Neuropatia autonômica
Doença cerebrovascular
Deficiência intelectual/demência
Depressão
Esclerose múltipla
Doença de Parkinson
Tumores/lesões da medula espinhal
Espinha bífida
Condições endócrinas/metabólicas
Insuficiência renal crônica
Desidratação
Diabetes mellitus
Intoxicação por metais pesados
Hipercalcemia
Hipermagnesemia
Hiperparatireoidismo
Hipopotassemia
Hipomagnesemia
Hipotireoidismo
Neoplasia endócrina múltipla tipo II
Porfiria
Uremia
Distúrbios gastrointestinais e condições locais dolorosas
Síndrome do intestino irritável
Abcesso
Fissura anal
Fístula
Hemorroidas
Síndrome do levantador do ânus
Megacólon
Proctalgia fugaz
Prolapso retal
Retocele
Síndrome da úlcera retal solitária
Vólvulo
Miopatia
Amiloidose
Dermatomiosite
Esclerodermia
Esclerose sistêmica
Dietética
Dieta rica em proteínas ou gorduras
Depleção de líquidos
Dieta pobre em fibra
Anorexia
Consumo excessivo de cafeína e álcool
Outros
Doença cardíaca
Doença articular degenerativa
Imobilidade
Gravidez
Disfunção do assoalho pélvico
Diagnóstico
Critérios de Roma IV: Fundamental para o diagnóstico da constipação funcional.
Exige a presença de 2 ou mais critérios atendidos nos últimos 3 meses, com início dos sintomas pelo menos 6 meses antes do diagnóstico.

Avaliação Clínica Inicial:
História detalhada e uso da Escala de Bristol para avaliar a consistência das fezes (indicador mais fiel do tempo de trânsito que a frequência).
Exame físico incluindo exame anorretal para identificar fissuras, hemorroidas, impactação fecal ou atividade paradoxal do músculo puborretal.

Sintomas de Alarme:
Devem ser prontamente investigados para excluir malignidade ou causas orgânicas graves.
Os principais sintomas de alerta segundo a Organização Mundial de Gastroenterologia são:
Alterações na forma das fezes ou hábito da evacuação intestinal
Perda de peso involuntária
Anemia ferropriva
Sintomas obstrutivos
Inchaço ou tumoração abdominal
Sintomas de início recente ou noturnos
Sangramento retal
Prolapso retal
Perda de peso involuntária
Exames Complementares:
Nível 1: Estudo do trânsito com marcadores radiopacos e teste de expulsão do balão.
Nível 2: Defecografia.
Nível 3: Manometria anorretal, proctografia por RM e eletromiografia (EMG) do esfíncter.
Manejo Geral
O tratamento deve seguir o esquema de cascatas adaptado à suspeita diagnóstica e recursos disponíveis, conforme estabelecido pela diretriz da Organização Mundial de Gastroenterologia (2025).
Cascata para Tratamento Geral da Constipação Crônica:
Nível 1 (Básico): Aconselhamento sobre estilo de vida, suplementos de fibras e laxantes osmóticos (leite de magnésia ou lactulose). Uso temporário de estimulantes.
Nível 2 (Intermédio): Adição de psicoterapia (TCC ou hipnoterapia).
Nível 3 (Amplo): Incorporação de procinéticos (prucaloprida), secretagogos (linaclotide, plecanatida) e elobixibat. Uso de PAMORAs para constipação por opioides.
Cascata para Tratamento do Distúrbio Evacuatório:
Nível 1: Foco em fibras, hidratação e treinamento do hábito intestinal.
Nível 2: Introdução de terapia de biofeedback e psicoterapia.
Nível 3: Avaliação cirúrgica para correção de defeitos anatômicos.
Terapia Não Farmacológica
Fibras Alimentares: Tratamento de primeira linha.
Alvo de 20–30 g/dia (dietética + suplementação).
Aumento deve ser gradual (ao longo de semanas) para minimizar flatulência e cólicas.
Hidratação e Dieta: Aumento da ingestão hídrica é essencial para otimizar o efeito das fibras. Evitar dietas excessivamente ricas em proteínas ou gorduras.
Atividade Física: Exercícios aeróbicos (caminhada, natação, ciclismo) estimulam a motilidade colônica.
Hábitos Defecatórios: Orientar o paciente a não ignorar o desejo evacuatório e utilizar a posição de cócoras para facilitar a dinâmica do assoalho pélvico.
Terapia Farmacológica
Abordagem em cascata recomendada para tratamento geral da constipação crônica, segundo a Organização Mundial de Gastroenterologia:
Nível 1: Laxantes Convencionais e Fibras
Suplemento de fibra solúvel
Psílio (Psyllium)
Dose inicial: 14 g/1000 kcal/dia.
Ingestão diária total de fibras (dietéticas e suplementares): 20-30g/dia
Ajustar dose conforme consistência das fezes (não ultrapassar 20-30g/dia de ingestão diária total de fibra).
Laxante osmótico
Polietilenoglicol (PEG) sachê 5g, 10g
Adultos: 1 sachê (5g) diluído em copo d’água de 8/8h ou 1 sachê (10g) uma vez ao dia.
Crianças: 0,5g/kg/dia.
Ajustar dose conforme consistência das fezes (dose máxima não definida).
Hidróxido de magnésio (Leite de Magnésia) sol. oral 1282,50mg/15mL (fr de 120mL e 350 mL)
> 12 anos: 2 a 4 colheres de sopa (30 a 60 mL) uma vez ao dia.
6 a 11 anos: 1 a 2 colheres de sopa (15 a 30mL) uma vez ao dia.
2 a 5 anos: 1 colher de chá a 1 colher de sopa (5 a 15mL) uma vez ao dia.
Lactulose sol. oral 667mg/ml (120ml)
Adultos: Tomar 15 a 30 mL 1x/dia.
6 a 12 anos: 10 a 15 ml/dia.
1 a 5 anos: 5 a 10 ml/dia.
Lactentes: 5 ml/dia.
Ajustar dose conforme consistência das fezes (dose máxima não definida).
Laxante estimulante
Bisacodil comp. 5 mg
> 10 anos: 1 a 2 drágeas (5-10 mg).
4 a 10 anos: 1 drágea (5 mg).
Recomendado como terapia de resgate ou uso intermitente (temporário).
Picossulfato de Sódio comp. 2,5 mg OU solução oral 7,5 mg/mL/15 gotas
Solução oral 7,5 mg/mL/15 gotas:
> 10 anos de idade: 10 a 20 gotas da solução oral (5-10 mg).
Entre 4 a 10 anos de idade: 5 a 10 gotas da solução oral (2,5-5 mg).
< 4 anos: 0,25 mg por kg de peso corpóreo.
Pérolas gelatinosas de 2,5 mg:
> 10 anos: 2 a 4 pérolas gelatinosas (5 a 10 mg).
Entre 4 e 10 anos de idade: 1 a 2 pérolas gelatinosas (2,5 a 5 mg).
Recomendado como terapia de resgate ou uso intermitente (temporário).
Senna alexandrina Mill (SENAN®) cápsula gelatinosa dura de 50mg
Adultos: 1 a 3 cápsulas ao dia (máximo 3 cap/dia).
Recomendado como terapia de resgate ou uso intermitente (temporário).
Nível 2: Psicoterapia
Este nível contempla a adição de psicoterapia no tratamento da constipação. Intervenções psicológicas, como a terapia cognitivo-comportamental (TCC) e a hipnoterapia direcionada ao intestino, demonstram eficácia clínica sólida no tratamento da constipação crônica, segundo a Organização Mundial de Gastroenterologia.
Nível 3: Neuromoduladores
Devem ser prescritos pelo médico especialista e incluem as seguintes opções terapêuticas:
Procinéticos (prucaloprida)
Prosecretores: linaclotide, plecanatida
Elobixibat
Antagonista periférico do receptor opioide µ (PAMORA) em consumidores de substâncias opioides
Adicionar psicoterapia, caso ainda não tenha sido indicada.

Abordagens Cirúrgicas
Critérios: Reservada para casos graves e refratários ao tratamento farmacológico agressivo, após confirmação fisiológica (CTL ou distúrbio evacuatório grave).
Procedimentos:
Colectomia Total com Anastomose Ileorretal: Indicada para Constipação por Trânsito Lento (CTL) severa.
Retopexia (Laparoscópica com tela ou sutura): Eficaz para prolapso retal e retocele, com melhora da constipação em 83–100% dos casos.
STARR (Ressecção Retal Transanal Grampeada): Para síndrome da defecação obstruída secundária a prolapso interno. Apresenta taxas de complicação de até 36% (urgência fecal, hemorragia).
Neuromodulação: A Estimulação do Nervo Sacral (ENS) não demonstrou eficácia consistente para constipação crônica em ensaios de alta qualidade.
Referências
[1] Organização Mundial de Gastroenterologia. Uma abordagem mundial de cascata para diagnóstico e tratamento da constipação crônica, 2025. Disponível em: https://www.worldgastroenterology.org/UserFiles/file/guidelines/constipation-portuguese-2025.pdf
[2] Bula do profissional de saúde. Leite de Magnésia de Phillips Original e Hortelã / Hidróxido de magnésio (1282,50mg). GlaxoSmithKline, 22/09/2015.
[3] Bula do profissional de saúde. SENAN® Senna alexandrina Mill. Aspen Pharma Indústria Farmacêutica LTDA, 04/10/2022.
[4] Bula do profissional de saúde. Dulcolax® bisacodil. Boehringer Ingelheim do Brasil Quím. e Farm. Ltda, 14/03/2013.
[5] Bula do profissional de saúde. Guttalax® picossulfato de sódio. Boehringer Ingelheim do Brasil Quím. e Farm. Ltda, 08/03/2013.


