Neutropenia Febril
Definição
- A definição de febre no paciente neutropênico pode variar conforme a literatura.
-
- Infectious Diseases Society of America:
- 1 medida de temperatura oral ≥ 38,3 °C, OU
- Temperatura ≥ 38,0 °C mantida por um período de 1 hora.
- Infectious Diseases Society of America:
-
- Protocolo Clínico UFTM / EBSERH:
- 2 picos de temperatura axilar ≥ 37,8°C em 24 horas, OU
- 1 pico de temperatura axilar igual a 38°C mantido por um período de 1 hora, OU
- 2 episódios de temperatura axilar entre 37,5°C – 37,8°C em um intervalo de 12h.
- Protocolo Clínico UFTM / EBSERH:
- A definição de neutropenia também pode variar conforme a literatura.
-
- Infectious Diseases Society of America:
- Neutropenia: contagem de neutrófilos < 1.500 ou 1.000 células/μL.
- Neutropenia grave / severa:
- Contagem de neutrófilos < 500 células/μL, OU
- Expectativa de que a contagem de neutrófilos esteja < 500 células/μL nas próximas 48 horas.
- Neutropenia profunda: contagem de neutrófilos <100 células/μL.
- Infectious Diseases Society of America:
-
- Protocolo Clínico UFTM / EBSERH:
- Contagem de neutrófilos menor que 500 cels/mm³, OU
- Contagem de neutrófilos entre 500-1000 cels/mm³ com expectativa de redução nas próximas 48 horas.
- Neutropenia profunda: contagem de neutrófilos menor que 100 cels/mm3.
- Protocolo Clínico UFTM / EBSERH:
Solicitar exames
- Hemograma completo;
- Creatinina, ureia, eletrólitos, enzimas hepáticas e bilirrubinas;
- Hemoculturas:
- Com cateter venoso central (CVC): colher uma amostra em sangue periférico e outra amostra em cada via do cateter, simultaneamente;
- Sem CVC: colher duas amostras de sangue periférico em punções diferentes;
- Volume por Amostra: volume mínimo: 01mL | volume máximo: 5mL (indicação de 1 - 3mL)
- Urina 1 + Urocultura;
- Proteína C Reativa (pode ser considerada como marcador evolutivo);
- Situações especiais:
-
- Pacientes com diarreia:
- Pesquisa de Clostridium difficile e cultura nas fezes.
- Pacientes com diarreia:
-
- Pacientes com sinais e sintomas neurológicos:
- Coleta de líquor e realização de tomografia (TC) de crânio.
- Pacientes com sinais e sintomas neurológicos:
-
- Pacientes com lesõa de pele suspeita:
- Aspirado ou biópsia de lesão de pele.
- Pacientes com lesõa de pele suspeita:
-
- Pacientes com sintomas respiratórios:
- Radiografia de tórax.
- Pacientes com sintomas respiratórios:
-
- Pacientes com sintomas de trato gastrointestinal:
- Considerar Ultrassonografia (US) abdominal ou TC abdome, a depender da gravidade e da sintomatologia.
- Pacientes com sintomas de trato gastrointestinal:
-
- Casos específicos:
- Cultura de líquidos e secreções de outros locais específicos, se indicado.
- Casos específicos:
Seja plus e torne seu dia mais
prático e seguro!
Acesse ao conteudo completoprático e seguro!
Classificação de risco
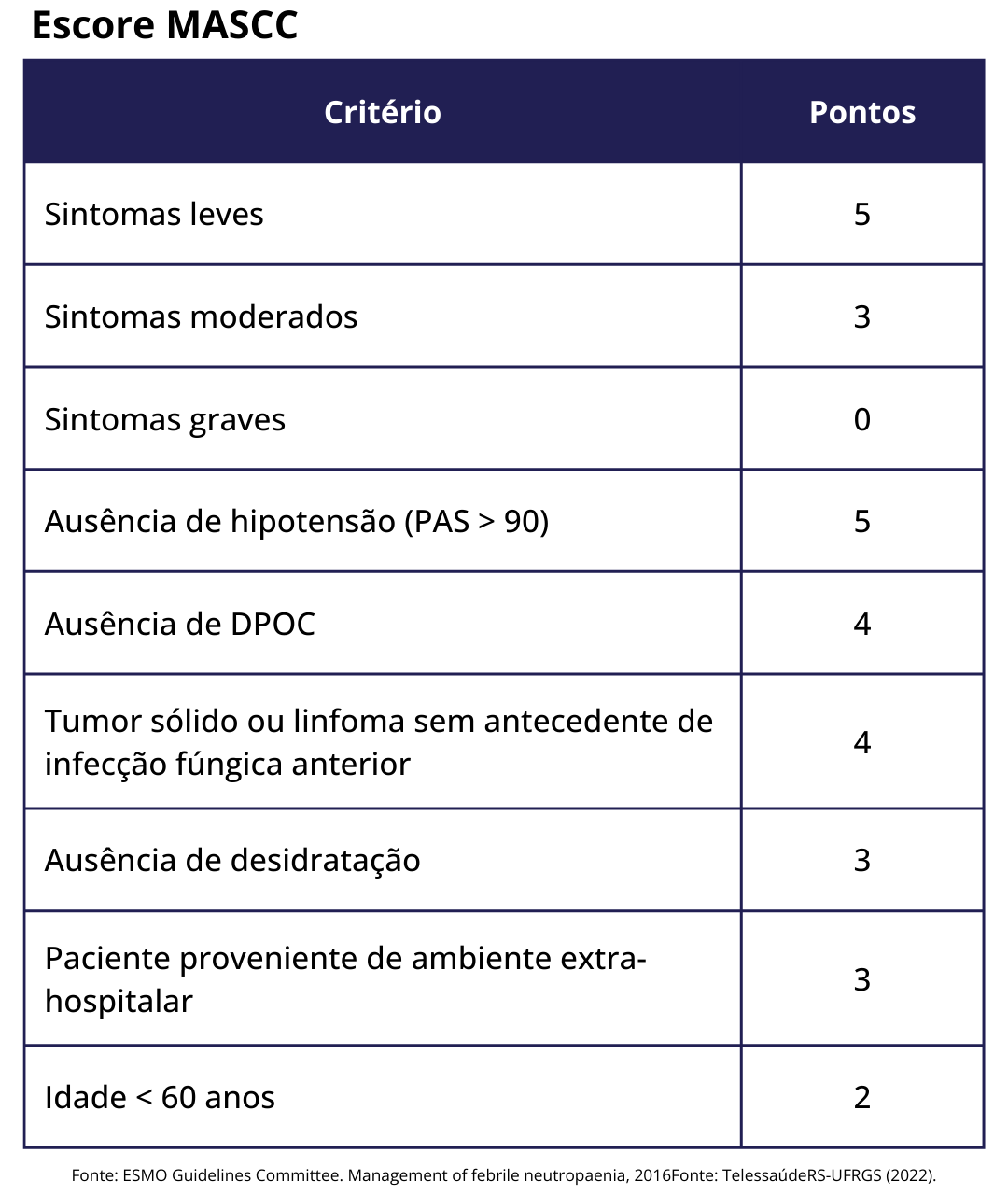
Alto risco:
- Pontuação < 21 no escore MASCC.
- Expectativa de duração da neutropenia maior que 7 dias.
- Neutropenia profunda (neutrófilos ≤ 100/mm3).
- Comorbidades significativas (DPOC, neoplasia não controlada, idade avançada, performance status ruim).
- Instabilidade hemodinâmica.
- Sintomas gastrointestinais como dor abdominal, náusea, vômitos ou diarreia.
- Alterações neurológicas ou do estado mental de início agudo.
- Leucemia aguda em atividade.
- Mucosite severa que interfere na absorção ou que causa dificuldade de deglutição ou diarreia.
- Infecção do sítio de implantação do catéter.
- Hipoxemia ou novo infiltrado pulmonar no raio-X.
- Evidências de insuficiência hepática ou renal (TGO/TGP > 5x o normal ou TFG < 30ml/min).
- Observação:
- Pacientes neutropênicos sem febre, mas que apresentam sinais de infecção como apatia e hipotensão, devem ser tratados como pacientes de alto risco.
Baixo risco:
- Pacientes com previsão de tempo de neutropenia curto (< 7 dias).
- Clinicamente estáveis.
- Ausência de comorbidades ou das complicações incluídas no alto risco.
- Funções hepática e renal adequadas.
Alto risco
Considerações:
- Os paciente classificados como de alto risco (MASCC < 21) devem ser internados para início de antibioticoterapia empírica intravenosa.
- A antibioticoterapia deve ser iniciada em até 1 hora após a hipótese diagnóstica.
Esquema de antibioticoterapia empírica inicial:
- Sem instabilidade clínica:
- Cefepime OU Piperacilina-tazobactam
- Se colonização prévia por ESBL: Meropenem
- Com instabilidade clínica:
- Vancomicina + Meropenem
- Se neutropenia prolongada (≥ 10 dias) e oncohematológicos:
- Considerar cobertura empírica com Anidulafungina OU Micafungina, devido maior risco de candidemia.
Cefepime pó inj. 1g ou 2g
- Aplicar 2g + 100ml SF0,9%, IV de 8/8h.
Meropenem pó inj 500mg ou 1g
- Aplicar 1g + 100ml SF0,9% IV de 8/8h.
Piperacilina-tazobactam 4g-0,5g / 20mL
- Aplicar 4+0,5g + 250 ml SF0,9%, IV de 6/6h.
Vancomicina pó inj. 500mg ou 1g
- Dose de ataque: 20-25mg/kg (máx 3g/dose).
- Dose de manutenção (12 horas após dose de ataque): 15-20 mg/kg/dia (máx 2g/dose), dividido em 12/12 ou 8/8h.
Baixo risco
Considerações:
- Os pacientes classificados como baixo risco podem ser tratados no hospital com terapia sequencial IV-VO (intravenosa-via oral) ou antibioticoterapia oral desde o início, após avaliação criteriosa.
- Considerar tratamento ambulatorial em casos selecionados, e somente se houver possibilidade de retorno ao hospital em menos de 1h (se novos episódios de febre ou piora clínica).
- A antibioticoterapia deve ser iniciada em até 1 hora após a hipótese diagnóstica.
Esquema:
- Amoxicilina-clavulanato + Ciprofloxacino
- Individualizar duração da antibioticoterapia conforme resposta, etiologia e quadro clínico.
Amoxicilina-clavulanato comp. 500+125mg ou 875+125mg
- Tomar 1 cp de 8/8h (500+125mg) ou 12/12h (850+125mg).
Ciprofloxacino comp. 500mg
- Tomar 1 cp de 12/12h.
Alternativa se alergia a penicilinas:
- Esquema:
- Clindamicina + Ciprofloxacino
- Clindamicina comp. 300mg
- Tomar 1 cp de 6/6h.
- Ciprofloxacino comp. 500mg
- Tomar 1 cp de 12/12h.
Quando associar vancomicina?
A associaçõa da vancomicina ao esquema antibiótico deve ser considerada se:
- Instabilidade hemodinâmica ou outra evidência de sepse grave.
- Pneumonia documentada radiologicamente.
- Hemocultura com crescimento de bactéria gram-positiva.
- Suspeita de infecção relacionada ao cateter (celulite no local ou calafrios durante infusão).
- Infecções de pele ou tecidos moles em qualquer região.
- Mucosite grave em casos específicos, como em:
- Pacientes que estavam recebendo profilaxia com quinolona sem atividade contra estreptococos.
- Pacientes em que a ceftazidima está sendo usada como terapia empírica.
- Observação: o protocolo clínico da UFTM não considera mucosite grave com indicação de vancomicina.
Seguimento
- Deve-se guiar a antibioticoterapia baseado nos agentes isolados em cultura, bem como nos resultados do antibiograma, ou na reclassificação de risco do paciente.
- A duração da antibioticoterapia depende do tempo até a defervescência e da identificação (ou não) de um foco infeccioso.
-
- Fonte identificada: a duração do tratamento deve ser determinada pelo sítio da infecção, pelo patógeno envolvido, pela resposta clínica e pela contagem de neutrófilos. Os antibióticos devem ser mantidos por, pelo menos, a duração padrão indicada para a infecção específica.
-
- Fonte não identificada: pode ser considerado, após a defervescência e afebril por pelo menos 72h, a troca dos antibióticos de amplo espectro por antibiótico profilático. Outra abordagem é manter a antibioticoterapia empírica até que o paciente esteja afebril por pelo menos 2 dias consecutivos e a contagem de neutrófilos seja ≥ 500 células/μL, com tendência de aumento.
Referências
- Protocolo Clínico - Universidade Federal do Triângulo Mineiro (UFTM), EBSERH. Manejo da neutropenia febril no paciente oncológico pediátrico. Emissão: 18/7/2024.
- Clinical practice guideline for the use of antimicrobial agents in neutropenic patients with cancer: 2010 update by the infectious diseases society of america. Clin Infect Dis. 2011.
- Hospital Albert Einstein. Guia do Episódio de Cuidado: Neutropenia Febril. Data de revisão: 23/11/2023.
- Medicina de emergência: abordagem prática / professor titular e coordenador Irineu Tadeu Velasco. - 13. ed., rev., atual. e ampl. - Barueri [SP]: Manole, 2019.
- Manual do Residente de Clínica Médica. Milton de Arruda Martins, Barueri, SP. Manole, 2015.
- Medicina de emergência : revisão rápida / editores Herlon Martins...[et al.]. – Barueri, SP : Manole, 2017.


