Dengue
CID 10: A90 - Dengue [dengue clássico]
Fluxograma de Manejo

prático e seguro!
Sinais de Alarme
- Dor abdominal intensa e contínua
- Vômitos persistentes
- Hipotensão postural e/ou lipotimia
- Hepatomegalia dolorosa
- Sangramento de mucosas
- Hemorragia importantes (hematêmese e/ou melena)
- Sonolência e/ou irritabilidade
- Diminuição da diurese
- Hipotermia
- Aumento repentino de hematócrito
- Queda abrupta de plaquetas
- Desconforto respiratório
- Líquido 3º espaço (derrame pleural, ascite)
Grupo A
Características do grupo:
Ausência de sinais de alarme e de sinais de gravidade.
Ausência de sangramento espontâneo de pele ou induzido (prova do laço)
Ausência de condição clínica especial, risco social ou comorbidades.
Local de manejo:
Acompanhamento ambulatorial.
Exames complementares:
Hemograma completo a critério médico.
Exames diagnósticos a critério médico:
Sorologia IgM: solicitar se ≥ 5-6 dias de sintomas
Antígeno NS1: solicitar se ≤ 4-5 dias de sintomas
Hidratação Oral no adulto (até 48 horas afebril)
Tomar 60 mL/kg/dia (algumas fontes recomendam 80 mL/kg/dia), sendo 1/3 de Soro de Reidratação Oral (SRO), com volume maior no início, e 2/3 de líquidos caseiros.
Exemplo 70 kg (total de 4,2 L/dia):
Soro de Reidratação Oral (SRO)
Tomar 1,4 litros de SRO nas primeiras 4-6 horas.
Diluir cada 1 sachê em 1 litro de água.
Líquidos caseiros
Tomar os demais 2,8 litros distribuídos nos outros períodos do dia.
Agua, suco de frutas, soro caseiro, chás, água de coco, entre outros, utilizando os meios mais adequados à idade e aos hábitos do paciente.
Sintomáticos:
Dor/febre:
Dipirona 500mg ou 1g
Tomar 1 cp de 6/6h, se dor ou febre (max 4g por dia), OU
Paracetamol 500mg ou 750mg
Tomar 1 cp de 6/6h (max 4g por dia)
Náuseas/vômitos:
Bromoprida 10mg
Tomar 1 cp (10 mg) de 8/8h, se náuseas (max 60mg/dia), OU
Ondansetrona 4mg ou 8mg
Tomar 1 cp (4 mg) de 8/8h ou 1 cp (8mg) de 12/12h, se náuseas (max 24mg/dia)
Prurido:
Hidroxizina comp. 25mg
Tomar 1 cp de até 6/6h, se prurido, OU
Tomar 1 cp de 8/8h, se prurido (max de 6/6h), OU
Loratadina 10mg
Tomar 1 cp uma vez ao dia, se prurido (max 10mg/dia).
Observações:
Orientar quando deve procurar hospital (sinais de alarme).
Agendar o retorno para reavaliação clínica no dia de melhora da febre, em função do possível início da fase crítica. Caso não haja defervescência, retornar no quinto dia da doença.
Orientar em relação às medidas de eliminação de criadouros do Aedes aegypti, conforme cenário entomológico local.
Notificar o caso de dengue, na hipótese de ser a primeira unidade de saúde em que o paciente tenha sido assistido.
Não utilizar salicilatos (AAS) ou anti-inflamatórios não esteroides e corticosteroides.
Se o paciente já faz uso de AAS ou anticoagulantes, consultar o tópico "Situações especiais" abaixo.
Grupo B
Características do grupo:
Ausência de sinais de alarme ou de gravidade.
Presença de sangramento espontâneo de pele ou induzido (prova do laço), condição especial, risco social ou comorbidades.
Local de manejo:
Em leito de observação até resultado de exames e reavaliação clínica.
Se resultado com hematócrito normal: tratamento ambulatorial.
Se resultado com hemoconcentração: conduzir como grupo C.
Exames complementares:
Hemograma completo obrigatório.
Exames necessários de acordo com comorbidade.
Exames diagnósticos:
Sorologia IgM: solicitar se ≥ 5-6 dias de sintomas
Antígeno NS1: solicitar se ≤ 4-5 dias de sintomas
Hidratação Oral no adulto (até 48 horas afebril)
Tomar 60 mL/kg/dia (algumas fontes recomendam 80 mL/kg/dia), sendo 1/3 de Soro de Reidratação Oral (SRO), com volume maior no início, e 2/3 de líquidos caseiros.
Exemplo 70 kg (total de 4,2 L/dia):
Soro de Reidratação Oral (SRO)
Tomar 1,4 litros de SRO nas primeiras 4-6 horas.
Diluir cada 1 sachê em 1 litro de água.
Líquidos caseiros
Tomar os demais 2,8 litros distribuídos nos outros períodos do dia.
Agua, suco de frutas, soro caseiro, chás, água de coco, entre outros, utilizando os meios mais adequados à idade e aos hábitos do paciente.
Sintomáticos:
Dor/febre:
Dipirona 500mg ou 1g
Tomar 1 cp de 6/6h, se dor ou febre (max 4g por dia), OU
Paracetamol 500mg ou 750mg
Tomar 1 cp de 6/6h (max 4g por dia)
Náuseas/vômitos:
Bromoprida 10mg
Tomar 1 cp (10 mg) de 8/8h, se náuseas (max 60mg/dia), OU
Ondansetrona 4mg ou 8mg
Tomar 1 cp (4 mg) de 8/8h ou 1 cp (8mg) de 12/12h, se náuseas (max 24mg/dia)
Prurido:
Hidroxizina comp. 25mg
Tomar 1 cp de até 6/6h, se prurido, OU
Tomar 1 cp de 8/8h, se prurido (max de 6/6h), OU
Loratadina 10mg
Tomar 1 cp uma vez ao dia, se prurido (max 10mg/dia)
Reavaliação clínica e dos exames:
Se resultado com hematócrito normal:
O tratamento é ambulatorial com reavaliação diária.
Agendar o retorno para reclassificação do paciente, com reavaliação clínica e laboratorial diárias, até 48 horas após a queda da febre ou imediata se na presença de sinais de alarme
Orientar o paciente a não se automedicar, permanecer em repouso e procurar o imediatamente o serviço de urgência em caso de sangramento ou sinais de alarme.
Se resultado com hemoconcentração:
Conduzir como grupo C.
Observações:
Orientar em relação às medidas de eliminação de criadouros do Aedes aegypti, conforme cenário entomológico local.
Notificar o caso de dengue, na hipótese de ser a primeira unidade de saúde em que o paciente tenha sido assistido.
Não utilizar salicilatos (AAS) ou anti-inflamatórios não esteroides e corticosteroides.
Se o paciente já faz uso de AAS ou anticoagulantes, consultar o tópico "Situações especiais" abaixo.
Grupo C
Características do grupo:
Sinais de alarme presentes e sinais de gravidade ausentes.
Local de manejo:
Em leito de internação até estabilização – mínimo de 48h.
Exames complementares:
Obrigatórios: hemograma completo, dosagem de albumina sérica e transaminases.
Recomendados: raio X de tórax (PA, perfil e incidência de Laurell) e USG de abdome.
Outros exames conforme necessidade: glicemia, ureia, creatinina, eletrólitos, gasometria, coagulograma e ecocardiograma.
Exames específicos para confirmação de dengue são obrigatórios, mas não são essenciais para conduta clínica.
Fase de expansão volêmica:
Soro Fisiológico 0,9% ou Ringer lactato
Iniciar com 10 mL/kg de soro fisiológico na 1ª hora.
Proceder à reavaliação clínica após a primeira hora, considerando os sinais vitais, PA, e avaliar diurese (desejável 1 mL/kg/h).
Manter a hidratação de 10 mL/kg/hora na 2ª hora até a avaliação do hematócrito, que deverá ocorrer em 2 horas após a etapa de reposição volêmica.
O total máximo de cada fase de expansão é de 20 mL/kg em duas horas, para garantir administração gradativa e monitorada.
Houve melhora?
Não: se não houver melhora do hematócrito ou dos sinais hemodinâmicos, repetir a fase de expansão até 3 vezes + reavaliação clínica a cada hora + reavaliação de hematócrito a cada 2 horas. Se ainda assim não obtiver melhora, conduzir como Grupo D.
Sim: ir para fase de manutenção.
Fase de manutenção volêmica:
Primeira fase: 25 mL/kg de SF 0,9% IV em 6 horas (se houver melhora, ir para segunda fase).
Segunda fase: 25 mL/kg de SF 0,9% IV em 8 horas.
Observação:
Pacientes nessa fase precisam de avaliação contínua.
Observações:
Para pacientes idosos, cardiopatas e/ou nefropatas deve-se individualizar a reposição volêmica, prosseguindo com cautela devido ao risco de edema pulmonar.
Os pacientes do Grupo C devem permanecer em leito de internação até estabilização e atender os critérios de alta (descritos em tópico abaixo), por um período mínimo de 48 horas.
Grupo D
Características do grupo:
Sinais de gravidade / choque hemodinâmico:
Taquicardia
Extremidades distais frias
Pulso fraco e filiforme
Enchimento capilar lento (>2 segundos)
Pressão arterial convergente (<20 mmHg)
Taquipneia
Oliguria (<1,5 mL/kg/h)
Hipotensão arterial (fase tardia do choque)
Cianose (fase tardia do choque
Local de manejo:
Em leito de UTI até estabilização – mínimo de 48h.
Exames complementares:
Obrigatórios: hemograma completo, dosagem de albumina sérica e transaminases.
Recomendados: raio X de tórax (PA, perfil e incidência de Laurell) e USG de abdome.
Outros exames conforme necessidade: glicemia, ureia, creatinina, eletrólitos, gasometria, coagulograma e ecocardiograma.
Exames específicos para confirmação de dengue são obrigatórios, mas não são essenciais para conduta clínica.
Fase de expansão volêmica:
Soro Fisiológico 0,9% ou Ringer lactato
Iniciar com 20 mL/kg em até 20 minutos.
Caso necessário, repetir a reposição por até 3 vezes, conforme avaliação clínica.
Reavaliação clínica a cada 15-30 minutos e de hematócrito a cada 2 horas.
Houve melhora após expansão volêmica?
Sim: se houver melhora clínica e laboratorial após a fase de expansão, retornar para a fase de expansão do Grupo C e seguir a conduta recomendada.
Não e o hematócrito está em elevação:
Utilizar expansores plasmáticos (albumina): descrito abaixo como utilizar.
Na falta desta, usar coloides sintéticos, a 10 mL/kg/hora.
Não e o hematócrito está em queda:
Mas está sem evidências de choque e sem sangramento ativo:
Observar sinais de desconforto respiratório, sinais de ICC e investigar hiperhidratação.
Tratar com diminuição importante da infusão de líquido, uso de diuréticos e drogas inotrópicas, quando necessário.
Ir para "Insuficiência Cardíaca Aguda"
E continua com sinais de choque:
Investigar hemorragia:
Nesse caso, transfundir concentrado de hemácias (10 a 15 mL/kg/dia)
Ir para "Hemocomponentes"
Investigar coagulopatia:
Avaliar a necessidade de uso de plasma fresco (10 mL/kg), Vitamina K endovenosa e criopecipitado (1 U para cada 5-10 kg).
Transfusão de plaquetas apenas nas seguintes condições:
Sangramento persistente não controlado, depois de corrigidos os fatores de coagulação e do choque, e com trombocitopenia e INR > que 1,5 vez o valor normal.
Na prática:
Albumina 20% 2g/10ml ou 10g/50ml ou 20g/100ml
Dose: 0,5 a 1g/kg
Preparar solução de albumina a 5% (para cada 100 mL desta solução, usar 25 mL de albumina a 20% e 75 mL de SF 0,9%);
Exemplo 70kg (1g/kg):
Diluir 7 amp (de 10g/50ml) + 1.050ml SF0,9, IV infundir a 2ml/min.
Concentrado de hemácias (CH)
Cada bolsa aumenta 1 mg/dl no Hb (fazer suficiente para manter Hb > 7)
Reduzir infusão de líquidos?
Interromper ou reduzir a infusão de líquidos à velocidade mínima necessária se:
Houver término do extravasamento plasmático.
Normalização da PA, do pulso e da perfusão periférica.
Diminuição do hematócrito, na ausência de sangramento.
Diurese normalizada.
Resolução dos sintomas abdominais.
Observações:
Para pacientes idosos, cardiopatas e/ou nefropatas deve-se individualizar a reposição volêmica, prosseguindo com cautela devido ao risco de edema pulmonar.
Exames Diagnósticos
Quando solicitar?
Sorologia IgM: solicitar se ≥ 5-6 dias de sintomas.
Antígeno NS1: solicitar se ≤ 4-5 dias de sintomas.
Costuma estar presente nas primeiras 72 horas de doença.
Apresenta baixa sensibilidade a partir do 4⁰ dia.
Interpretação estratégica (evite erros comuns)
NS1 negativo no 6º dia não exclui dengue.
IgM negativo no 3º dia não tem valor.
Exame nunca substitui avaliação clínica de sinais de alarme.
Durante epidemia: clínica típica + hemograma compatível costumam ser suficientes para manejo.
Sempre se perguntar:
“O resultado mudará minha conduta?”
Se a resposta for não, muitas vezes o exame é desnecessário.
Situações Especiais
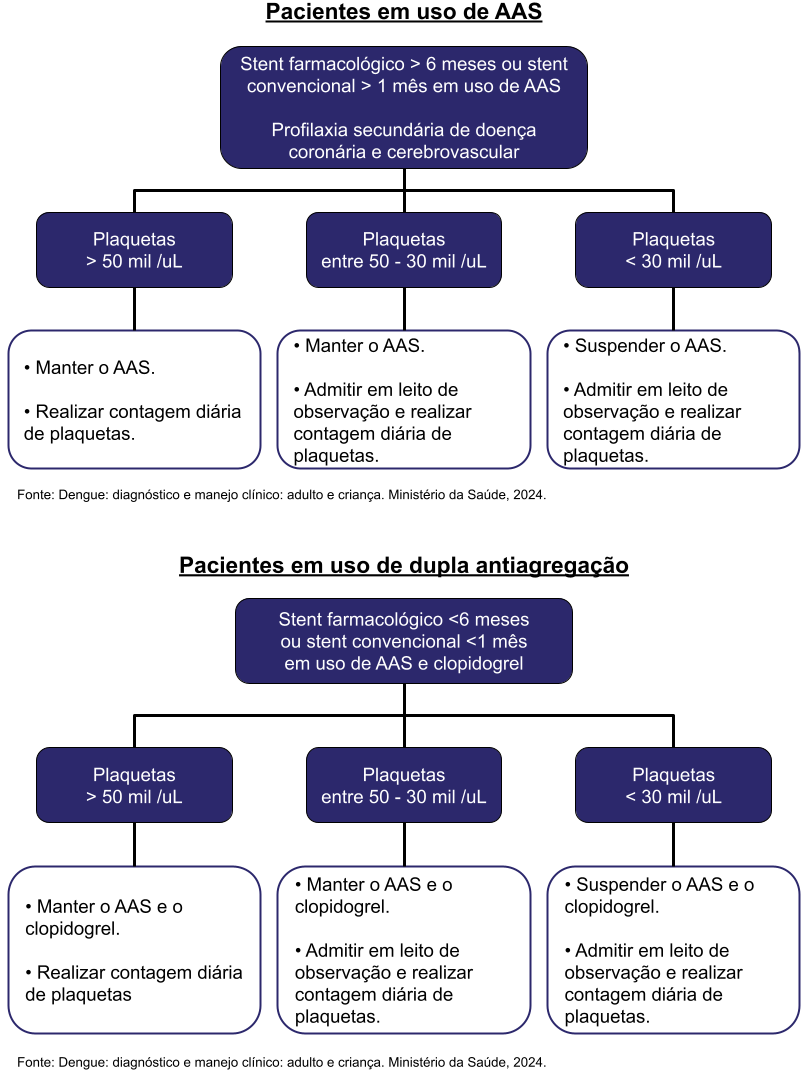
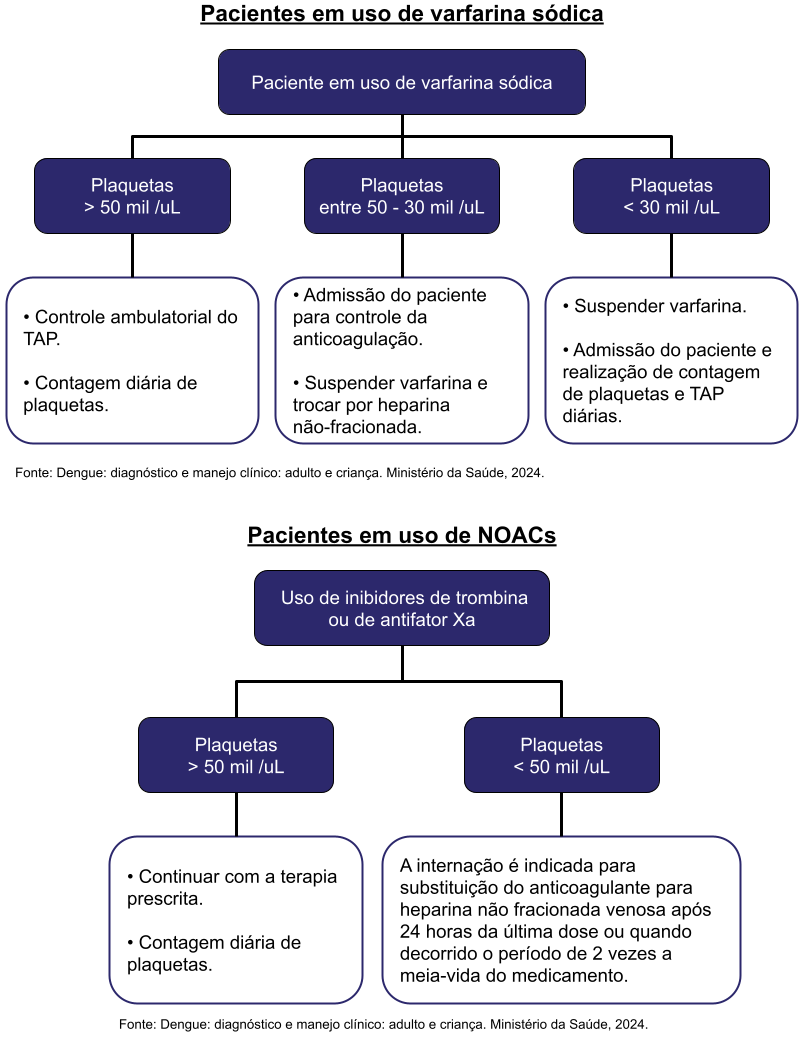
Critérios de Alta Hospitalar
Segundo a diretriz do Ministério da Saúde, os pacientes precisam atender a todos os 5 critérios a seguir:
Estabilização hemodinâmica durante 48 horas.
Ausência de febre por 24 horas.
Melhora visível do quadro clínico.
Hematócrito normal e estável por 24 horas.
Plaquetas em elevação.
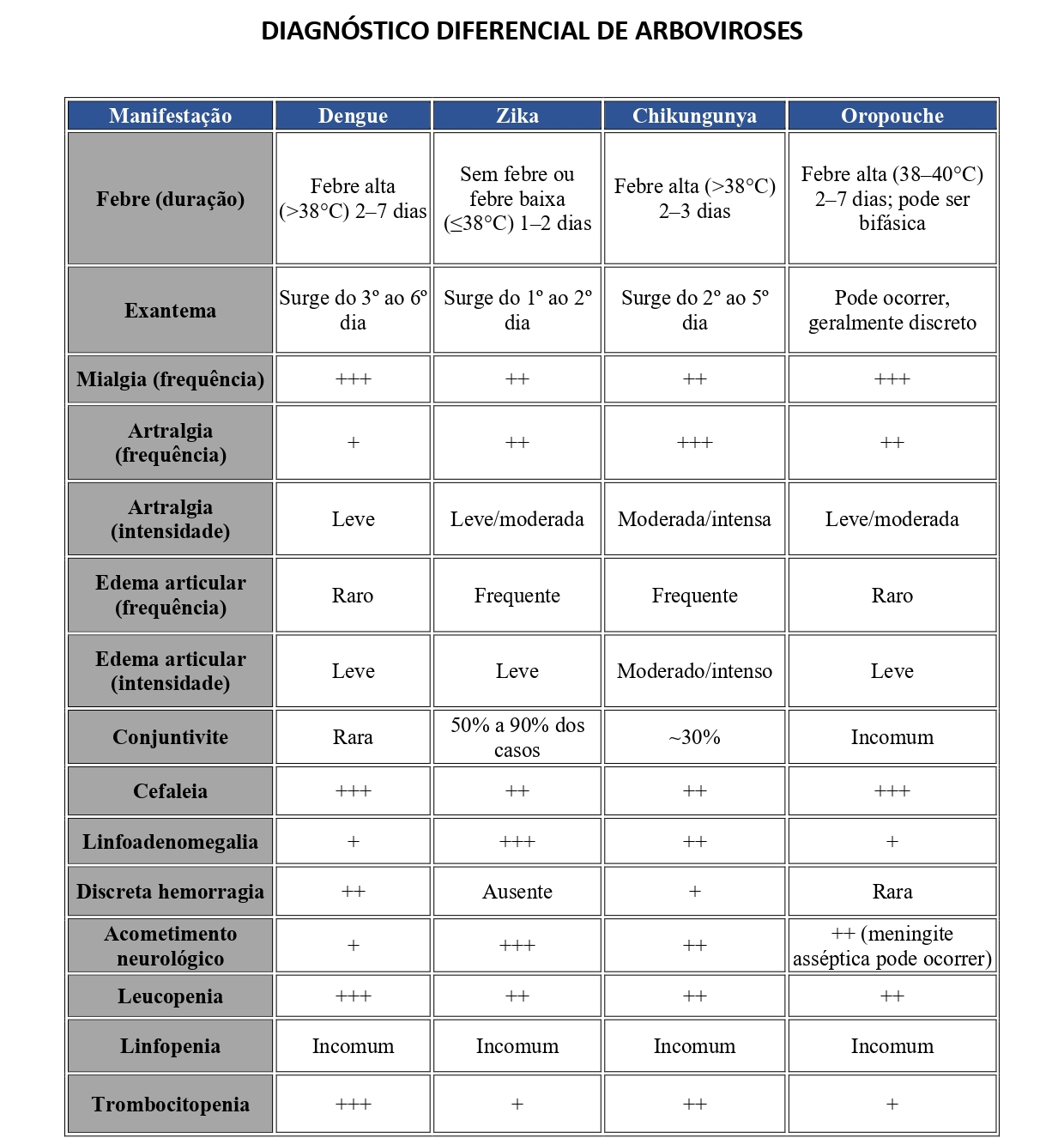
Diferenciando as Arboviroses
Referências
Dengue: Classificação de Risco e Manejo do paciente, Ministério da Saúde. Atualizado em fevereiro de 2024.
Dengue: diagnóstico e manejo clínico: adulto e criança [recurso eletrônico] / Ministério da Saúde, Secretaria de Vigilância em Saúde e Ambiente, Departamento de Doenças Transmissíveis. – 6. ed. – Brasília : Ministério da Saúde, 2024.
GUSSO, G.; LOPES, J. M. C.; DIAS, L. C. (Orgs.) Tratado de Medicina de Família e Comunidade: princípios, formação e prática. 2. ed. Porto Alegre: Artmed, 2019.
Medicina de emergência: abordagem prática / professor titular e coordenador Irineu Tadeu Velasco. - 13. ed., rev., atual. e ampl. - Barueri [SP]: Manole, 2019.
Universidade Federal do Rio Grande do Sul. Programa de Pós-Graduação em Epidemiologia. TelessaúdeRS (TelessaúdeRS-UFRGS). Como investigar casos suspeitos de arboviroses (Dengue, Zika e Chikungunya)? Porto Alegre: TelessaúdeRS-UFRGS; 11 Mar. 2024 [citado em 01/03/2026]. Disponível em: https://www.ufrgs.br/telessauders/perguntas/como-fazer-abordagem-inicial-na-aps-de-casos-suspeitos-de-arboviroses-dengue-zika-e-chikungunya/


