Dislipidemia
Outros temas:
Valores de referência
- Colesterol total: < 190 mg/dL
- HDL: > 40 mg/dL
- Triglicérides: <150 mg/dL (com jejum 12h) ou <175 mg/dL (sem jejum)
- LDL: depende do risco cardiovascular do paciente (avaliar o tópico abaixo).
- Quando utilizar?
- Deve ser utilizado como parâmetro de alvo terapêutico para todos os indivíduos, exceto se triglicérides > 400 mg/dL, no qual o valor de LDL pela fórmula de Friedewald não é confiável.
- Quando utilizar?
- Como calcular? (fórmula de Friedewald)
- LDL = Colesterol total – HDL – (Triglicérides / 5)
- Não-HDL: depende do risco cardiovascular do paciente (avaliar o tópico abaixo).
- Quando utilizar?
- Deve ser utilizado como parâmetro de alvo terapêutico para indivíduos com triglicérides > 400 mg/dL, no qual o valor de LDL pela fórmula de Friedewald não é confiável.
- Quando utilizar?
-
- Como calcular?
- Não-HDL = Colesterol total – HDL
- Como calcular?
- Apolipoproteína B ou ApoB: depende do risco cardiovascular do paciente (avaliar o tópico abaixo).
- A medida da ApoB pode auxiliar na avaliação de risco cardiovascular e guiar a terapia em indivíduos
com triglicérides > 150 mg/dL.
- A medida da ApoB pode auxiliar na avaliação de risco cardiovascular e guiar a terapia em indivíduos
- Lipoproteína(a) ou Lp(a): < 75 nmol/L (< 30 mg/dL).
- Valor usado para estratificação de risco cardiovascular. Sem meta terapêutica definida.
prático e seguro!
Estratificação de risco
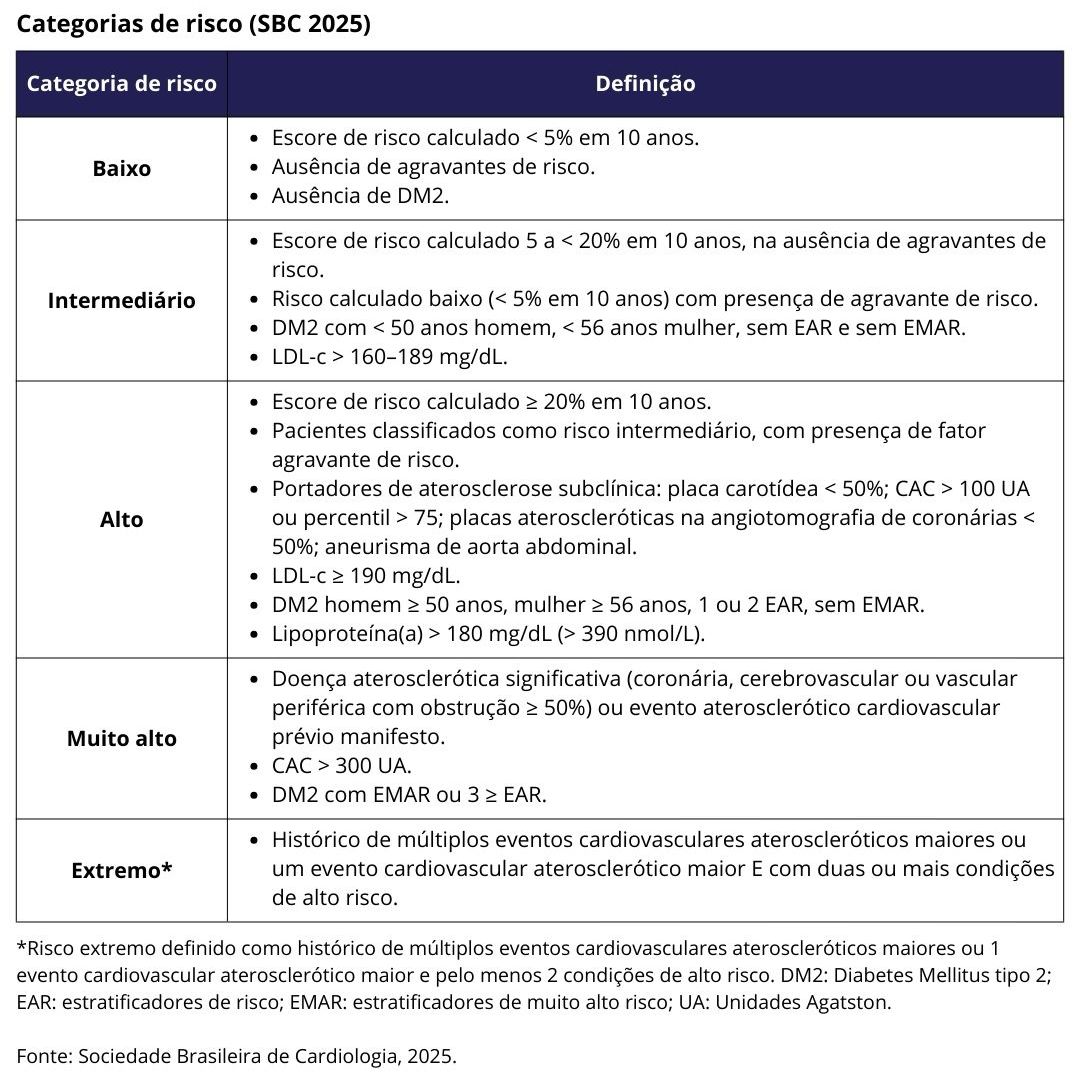
- Avaliar o risco cardiovascular calculado pelo escore PREVENT, da American Heart Association.
-
- Clique aqui para acessar a calculadora do escore PREVENT.
Meta terapêutica
Avaliar o risco cardiovascular de cada paciente conforme o tópico acima para definir o alvo terapêutico desejado.
- Baixo risco:
- LDL < 115 mg/dL
- Não-HDL < 145 mg/dL
- ApoB < 100 mg/dL
- Intermediário risco:
- LDL < 100 mg/dL
- Não-HDL < 130 mg/dL
- ApoB < 90 mg/dL
- Alto risco:
- LDL < 70 mg/dL
- Não-HDL < 100 mg/dL
- ApoB < 70 mg/dL
- Muito alto risco:
- LDL < 50 mg/dL
- Não-HDL < 80 mg/dL
- ApoB < 55 mg/dL
- Extremo risco:
- LDL < 40 mg/dL
- Não-HDL < 70 mg/dL
- ApoB < 45 mg/dL
Tratamento não farmacológico
- Controle de peso
- A redução do peso por medidas não farmacológicas é recomendada para:
- Aumentar os níveis de HDL-c.
- Reduzir triglicerídeos.
- Promover redução, menos pronunciada, de LDL-c.
- A redução do peso por medidas não farmacológicas é recomendada para:
- Cessação do tabagismo
- Reduz o desenvolvimento de aterosclerose.
- Diminui o risco cardiovascular global.
- Recomendações dietéticas
- Gorduras totais: 20–35% da ingestão calórica.
- Gorduras saturadas: < 7%.
- Gorduras trans: evitar totalmente.
- Ácidos graxos monoinsaturados: 15%.
- Ácidos graxos poli-insaturados: 5–10%.
- Fibras: 25 g/dia.
- Carboidratos totais: 50–55% da ingestão calórica.
- Espiritualidade e religiosidade
- A abordagem deve fazer parte da consulta médica, pelo impacto positivo na saúde cardiovascular.
- Força da recomendação: Condicional.
- Certeza da evidência: Moderada.
- Consumo de álcool
- Não é recomendada a ingestão de álcool para prevenção ou tratamento da aterosclerose.
- Atividade física
- Adultos devem acumular semanalmente:
- Pelo menos 150 minutos de atividade aeróbica moderada ou
- 75 minutos de atividade vigorosa.
- Combinação das duas modalidades é benéfica.
- Adultos devem acumular semanalmente:
- Suplementação dietética
- Considerar no manejo das dislipidemias (recomendação condicional, evidência moderada).
- Opções com impacto nos lipídios:
- Redução de LDL-c: arroz de levedura vermelha, probióticos, fitoesteróis.
- Redução de triglicerídeos: óleo de peixe (EPA/DHA).
Estatinas baixa intensidade
Reduz LDL em < 30%
- Lovastatina comp. 10mg ou 20mg ou 40mg
- Tomar 1 cp (de 20mg) a noite (20 mg/dia).
- Sinvastatina comp. 10mg ou 20mg ou 40mg
- Tomar 1 cp (de 10mg) a noite (10 mg/dia).
- Pravastatina comp. 10mg ou 20mg ou 40mg
- Tomar 1 cp (de 10 ou 20mg) a noite (10-20mg/dia).
- Fluvastatina comp. 20mg ou 40mg
- Tomar 1 cp(de 20 ou 40mg) à noite (20-40mg/dia).
- Pitavastatina comp. 1mg ou 2mg ou 4mg
- Tomar 1 cp (de 1mg) uma vez ao dia (1mg/dia).
Estatinas moderada intensidade
Reduz LDL em 30-50%
- Lovastatina comp. 10mg ou 20mg ou 40mg
- Tomar 1 cp (de 40mg) a noite (40 mg/dia).
- Sinvastatina comp. 10mg ou 20mg ou 40mg
- Tomar 1 cp (de 20 ou 40mg) à noite (20-40 mg/dia).
- Pravastatina comp. 10mg ou 20mg ou 40mg
- Tomar 2 cp (de 20 ou 40mg) à noite (40-80mg/dia).
- Fluvastatina comp. 20mg ou 40mg
- Tomar 1 cp (de 40mg) de 12/12h (80mg/dia).
- Pitavastatina comp. 1mg ou 2mg ou 4mg
- Tomar 1 cp (de 2 ou 4mg) uma vez ao dia (2-4mg/dia).
- Atorvastatina comp. 10mg ou 20mg ou 40mg ou 80mg
- Tomar 1 cp (de 10 ou 20mg) uma vez ao dia (10-20 mg/dia).
- Rosuvastatina comp. 5mg ou 10mg ou 20mg ou 40mg
- Tomar 1 cp (de 5 ou 10mg) uma vez ao dia (5-10mg/dia).
Estatinas alta intensidade
Reduz LDL em > 50%
- Atorvastatina comp. 10mg ou 20mg ou 40mg ou 80mg
- Tomar 1 cp (de 40 ou 80mg) uma vez ao dia (40-80 mg/dia).
- Rosuvastatina comp. 5mg ou 10mg ou 20mg ou 40mg
- Tomar 1 cp (de 20 ou 40mg) uma vez ao dia (20-40mg/dia).
- Sinvastatina + Ezetimiba comp. 10+10mg ou 20+10mg ou 40+10mg
- Tomar 1 cp (de 40+10mg) a noite (40+10mg/dia).
- Ezetimiba comp. 10mg (é um inib. absorção do colesterol)
- Tomar 1 cp uma vez ao dia, associado com sinvastatina 40mg/dia (usado nos casos de não disponibilidade do comprimido já associado).
- Obs: ezetimiba é um inibidor da absorção do colesterol.
Fibratos
Indicação:
- São recomendados como primeira linha de tratamento para pacientes com triglicérides ≥ 500 mg/dL, com o objetivo principal de reduzir o risco de pancreatite aguda.
- O fenofibrato é preferido quando há necessidade de associação com estatinas, devido ao menor risco de miopatia. Com genfibrozila, essa associação é proscrita, dada a alta incidência de efeitos adversos musculares graves, como rabdomiólise.
Cautela nas seguintes condições:
- Portadores de doença biliar; uso concomitante de anticoagulante oral, cuja posologia deve ser ajustada; pacientes com função renal diminuída; e associação com estatinas.
Ciprofibrato comp. 100mg
- Tomar 1 cp uma vez ao dia (100 mg/dia)
Fenofibrato comp. 200mg
- Tomar 1 cp uma vez ao dia (160-250 mg/dia)
- Preferido quando há necessidade de associação com estatinas
Etofibrato comp. 500mg
- Tomar 1 cp uma vez ao dia (500 mg/dia)
Bezafibrato comp. 200mg
- Tomar 1 a 3 cp ao dia, fracionado ao longo do dia (200-600 mg/dia).
Bezafibrato retard comp. 400mg
- Tomar 1 cp ao dia (400 mg/dia)
Genfibrozila comp. 600mg
- Tomar 1 cp uma vez ao dia ou de 12/12h (600-1.200 mg/dia)
- Proscrito em associação com estatinas, dada a alta incidência de efeitos adversos musculares graves, como rabdomiólise
Genfibrozila retard comp. 900mg
- Tomar 1 cp ao dia (900 mg/dia)
- Proscrito em associação com estatinas, dada a alta incidência de efeitos adversos musculares graves, como rabdomiólise
Terapia combinada
- Considerações:
- A diretriz da SBC de 2025 preconiza terapia combinada precoce como estratégia inicial, com a combinação de estatina + ezetimiba ± anti-PCSK9, em pacientes de alto, muito alto ou extremo risco.
- Estratégias iniciais conforme risco:
- Alto risco cardiovascular
- Estatina de alta intensidade + ezetimiba desde o início.
- Força da recomendação: Forte | Evidência: Alta.
- Muito alto risco cardiovascular
- Estatina de alta intensidade + ezetimiba, podendo associar anti-PCSK9 precocemente.
- Força: Forte | Evidência: Alta.
- Extremo risco cardiovascular
- Estatina de alta intensidade + ezetimiba + anti-PCSK9 como terapia inicial.
- Força: Forte | Evidência: Alta.
- Indivíduos que não atingirem a meta com estatina de alta intensidade + ezetimiba
- Acrescentar anti-PCSK9 ou ácido bempedoico.
- Força: Forte | Evidência: Alta.
- Alto risco cardiovascular
- Situações especiais:
- HF ou LDL-c ≥ 190 mg/dL
- Estatina de alta intensidade + ezetimiba como terapia inicial.
- Força: Forte | Evidência: Alta.
- Intolerância à estatina
- Terapia combinada adaptada:
- Ácido bempedoico + ezetimiba, ou
- Anti-PCSK9 ± ezetimiba.
- Força: Forte | Evidência: Alta.
- Terapia combinada adaptada:
- HF ou LDL-c ≥ 190 mg/dL
- Eficácia das combinações
- Estatina de alta potência + ezetimiba: redução de LDL-c até 65%.
- Estatina de alta potência + ezetimiba + anti-PCSK9: reduções > 85% (regime mais potente disponível).
- Estatina moderada + ezetimiba: reduções adicionais de 20–25% (alternativa quando alta potência não é tolerada).
- Estatina moderada + ácido bempedoico + ezetimiba: reduções até 60% (eficaz em intolerantes à alta intensidade).
- Ácido bempedoico + ezetimiba + anti-PCSK9: redução > 75% (estratégia não estatínica, útil em intolerância ou contraindicação às estatinas).
Anti-PCSK9
- Considerações:
- A terapia anti-PCSK9 deve ser prescrita por médico especialista (cardiologista ou endocrinologista com experiência em dislipidemias).
- Indicação deve ser individualizada e baseada em estratificação de risco e resposta terapêutica prévia.
- Mecanismo de ação
- A proteína PCSK9 degrada receptores de LDL nos hepatócitos.
- Ao inibi-la, os receptores retornam à superfície celular, capturam mais partículas de LDL da circulação e reduzem os níveis séricos de LDL-c.
- Principais agentes
- Evolocumabe e alirocumabe
- Anticorpos monoclonais subcutâneos, aplicados a cada 2–4 semanas.
- Redução de 55–60% do LDL-c em usuários de estatina.
- Ensaios clínicos demonstraram redução de 15% em eventos cardiovasculares maiores, com benefícios acentuados após o primeiro ano de tratamento.
- Segurança mantida mesmo em pacientes com LDL-c < 25 mg/dL, sem alterações cognitivas em até 8,4 anos de seguimento.
- Inclisirana
- siRNA que inibe a produção de PCSK9.
- Aplicação subcutânea a cada 6 meses em centro de saúde.
- Redução de 50–55% do LDL-c em usuários de estatina.
- Eficácia sustentada, sem efeitos adversos significativos relatados.
- Ainda não há desfechos clínicos duros publicados, mas a redução do LDL-c justifica sua inclusão entre as terapias anti-PCSK9.
- Evolocumabe e alirocumabe
- Indicações e recomendações
- Considerada em pacientes de alto ou muito alto risco cardiovascular, que não atingem metas com estatina de alta intensidade e ezetimiba, ou em casos de intolerância.
- Deve-se priorizar uso em pacientes com risco alto de eventos ateroscleróticos ou intolerância a estatinas.
- Apesar da eficácia comprovada, o custo elevado limita sua ampla utilização no Brasil.
Eventos adversos
Estatinas: os eventos adversos são raros no tratamento com estatinas. Dentre estes, os efeitos musculares são os mais comuns e podem surgir em semanas ou anos após o início do tratamento. Variam desde mialgia, com ou sem elevação da Creatinoquinase (CK), até a rabdomiólise.
- As estatinas com menor risco de miopatia são: Pitavastatina, Pravastatina e Fluvastatina.
Fibratos: distúrbios gastrintestinais, mialgia, astenia, litíase biliar (mais comum com clofibrato), diminuição de libido, erupção cutânea, prurido, cefaleia e perturbação do sono. Raramente, observa-se aumento de enzimas hepáticas e/ou CPK.
- Não associar estatinas com genfibrozila devido ao risco de rabdomiólise.
Quando dosar CPK e enzimas hepáticas ?
A CPK e as enzimas hepáticas (TGO e TGP) devem ser avaliadas nas seguintes situações:
- Início do tratamento.
- Ajuste de dose.
- Adição de outro medicamento com potencial de interação.
- Sinais e sintomas suspeitos:
- Miopatia: dor, sensibilidade, rigidez, câimbras, fraqueza e fadiga localizada ou generalizada.
- Hepatopatia: fadiga ou fraqueza, perda de apetite, dor abdominal, urina escura ou aparecimento de icterícia.
Sintomas musculares relacionados às estatinas
Considerações:
- Valorizar todas as queixas musculares (dor, fraqueza ou câimbras), não apenas dor muscular, e levar em conta o histórico de queixas musculares prévias, comorbidades e uso de outros fármacos.
- Reconhecer a temporalidade usual entre o início da terapia com estatina e o início dos sintomas musculares, que é habitualmente de 4 a 12 semanas (raramente após mais de 1 ano).
- Em geral, o padrão de dor muscular e fraqueza ocorre em forma simétrica e proximal e afeta grandes grupos musculares, como nádegas, coxas, panturrilhas e musculatura dorsal. As queixas musculares tendem a ser mais frequentes em pacientes que praticam atividades físicas.
- Se suspeita de sintomas musculares relacionados às estatinas, solicitar CPK imediatamente.
CPK abaixo de 3x o Limite Superior da Normalidade
- Assintomático:
- Manter terapia conforme indicação.
- Com sintomas musculares toleráveis:
- Redução temporária de dose ou mudança da estatina, mas sem maiores preocupações adicionais.
- Sintomas musculares intoleráveis:
- Suspensão transitória da estatina e a monitorização periódica dos níveis de CPK a cada 4 a 6 semanas.
CPK entre 3 a 7x o Limite Superior da Normalidade
- Sintomas musculares toleráveis ou assintomáticos:
- Troca para regime de baixa intensidade e a monitorização mais cuidadosa da CPK a cada 4 a 6 semanas
- Sintomas musculares intoleráveis:
- Suspensão transitória da estatina e a monitorização periódica dos níveis de CPK a cada 4 a 6 semanas.
- Solicitar dosagem sérica de ureia, creatinina e mioglobinúria.
CPK acima de 7x o Limite Superior da Normalidade
- Com ou sem sintomas musculares:
- Suspensão da estatina deve ser realizada por 4 a 6 semanas, seguida de nova dosagem de CPK e reavaliação
- Caso não haja redução da CPK para níveis abaixo de 7x o LSN em até 6 semanas sem estatinas, deve ser avaliado a presença de causa secundária (função renal, TSH, T4 livre, VHS, FAN)
Referências
- Sociedade Brasileira de Cardiologia (SBC). Diretriz Brasileira de Dislipidemias e Prevenção da Aterosclerose – 2025. Arq Bras Cardiol. 2025.
- Faludi AA, Izar MCO, Saraiva JFK, Chacra APM, Bianco HT, Afiune Neto A et al. Sociedade Brasileira de Cardiologia (SBC). Atualização da Diretriz Brasileira de Dislipidemias e Prevenção da Aterosclerose – 2017. Arq Bras Cardiol 2017; 109(2Supl.1):1-76.
- Izar MCO, Giraldez VZR, Bertolami A, Santos Filho RDS, Lottenberg AM, Assad MHV, et al. Sociedade Brasileira de Cardiologia (SBC). Atualização da Diretriz Brasileira de Hipercolesterolemia Familiar – 2021. Arq Bras Cardiol. 2021; 117(4):782-844


