Rastreio de Câncer de Colo Uterino
Fatores de risco
Infecção pelo papilomavírus humano (HPV).
Maior número de parceiros sexuais;
Idade na primeira relação sexual < 18 anos;
Multiparidade;
Idade da primeira gestação < 19 anos;
Tabagismo atual;
População negra ou hispânica;
Uso atual de contraceptivo oral com duração > 5 anos;
História de infecções sexualmente transmissíveis;
Imunossupressão;
Baixo nível socioeconômico;
História familiar de câncer cervical.
Sinais e sintomas sugestivos de câncer de colo uterino
Sangramento vaginal (espontâneo, após o coito ou esforço);
Ciclos menstruais irregulares, spotting intermenstrual;
Leucorreia;
Dor pélvica ou baixo ventre, que podem estar associados com queixas urinárias ou intestinais;
Exame especular pode ser observado sangramento;
Tumoração, ulceração e necrose no colo do útero.
Toque vaginal pode demonstrar alterações na forma, tamanho, consistência e mobilidade do colo uterino e estruturas subjacentes.
prático e seguro!
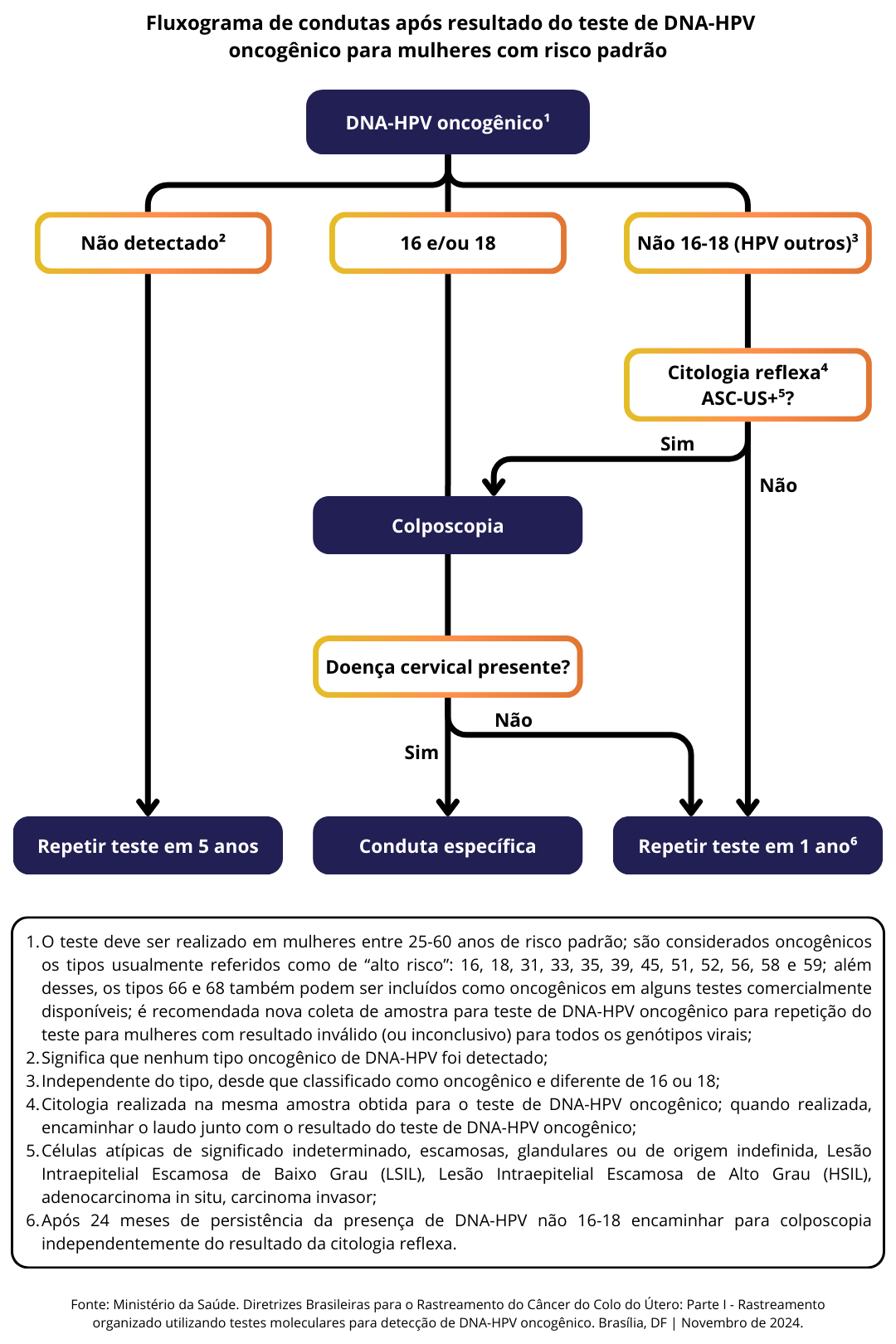
DNA-HPV
O Ministério da Saúde autorizou a incorporação ao SUS, em março de 2024, a tecnologia de testagem molecular (DNA-HPV) para detecção do vírus HPV e rastreamento do câncer do colo do útero, sendo considerado como exame primário para detecção do HPV. Portanto, o teste citopatológico para a detecção do HPV, popularmente conhecido como papanicolau, será gradualmente substituído, no Sistema Único de Saúde, pelo exame molecular de DNA-HPV.
- Rastreamento Primário:
- O Ministério da Saúde recomenda a utilização do teste de DNA-HPV oncogênico com genotipagem parcial ou estendida como rastreamento primário.
- Evidências indicam maior eficácia na redução da incidência e mortalidade em comparação à citologia.
- Em estudos, a detecção cumulativa de câncer do colo do útero foi 40% menor em mulheres rastreadas com teste de DNA-HPV oncogênico do que nas mulheres rastreadas com citologia. Isso indica que o rastreamento baseado em teste de HPV ofereceu proteção maior contra carcinomas cervicais invasivos em comparação com a citologia.
- Tipos de teste (genotipagem parcial ou estendida):
- Não é recomendado adotar protocolos distintos para mulheres submetidas a testes com genotipagem parcial ou estendida.
- A genotipagem estendida identifica mais tipos virais, incluindo HPV 16, 18 e outros como 31, 33, 45, 52 e 58, considerados de risco intermediário, no entanto, as diretrizes sugerem que estudos adicionais são necessários para confirmar a relevância clínica desses tipos.
- Coteste (Citologia Simultânea ao Teste de DNA-HPV):
- Não é recomendado realizar coteste (citologia simultânea ao teste de DNA-HPV). As evidências apontam que o coteste não agrega valor significativo no rastreamento.
- Observação: o coteste é amplamente utilizado nos EUA, mas não foi aprovado pelo Ministério da Saúde.
- Coleta da Amostra:
- Amostra pode ser obtida por médico, enfermeiro ou autocoleta.
- Locais de coleta: os mesmos sítios anatômicos da citologia (ecto e endocérvice).
- Duração e frequência de rastreio:
- Início do rastreamento: 25 anos.
- Frequência do rastreamento: repetição do teste de DNA-HPV oncogênico em intervalos de cinco anos, após resultado negativo
- Término do rastreamento: quando o último teste acima dos 60 anos apresentar resultado negativo.
Resultados possíveis do exame
Normal ou alterações celulares benignas
Atipias de significado indeterminado
Em células escamosas:
Possivelmente não neoplásicas (ASC-US)
Não se pode afastar lesão de alto grau (ASC-H)
Em células glandulares ou de origem indefinida (AGC):
Possivelmente não neoplásicas
Não se pode afastar lesão de alto grau
Atipias em células escamosas
Lesão intraepitelial de Baixo Grau (LSIL)
Lesão intraepitelial de alto grau (HSIL), não podendo excluir microinvasão
Carcinoma epidermóide invasor
Atipias em células glandulares
Adenocarcinoma in situ
Adenocarcinoma invasor
Citopatológico (papanicolau)
O teste citopatológico para a detecção do HPV, popularmente conhecido como papanicolau, será gradualmente substituído, no Sistema Único de Saúde, pelo exame molecular de DNA-HPV, após o Ministério da Saúde autorizar a incorporação ao SUS, em março de 2024, a tecnologia de testagem molecular (DNA-HPV) para detecção do vírus HPV e rastreamento do câncer do colo do útero.
Indicação de rastreio com exame citopatológico (Ministério da Saúde):
Mulheres entre 25 e 64 anos, que já tiveram ou têm atividade sexual.
Deve-se realizar a coleta anualmente e, após 2 resultados normais, o intervalo entre coletas passa a ser de 3 anos.
Os exames periódicos devem seguir até os 64 anos de idade e poderão ser interrompidos se houver registro de pelo menos dois exames negativos consecutivos nos últimos cinco anos.
Mulheres com história prévia de doença neoplásica podem ter essa rotina alterada de forma individualizada.
Para mulheres com mais de 64 anos de idade e que nunca se submeteram ao exame citopatológico, realizar dois exames com intervalo de um a três anos. Se ambos os exames forem negativos, essas mulheres podem ser dispensadas de exames adicionais.
Outras indicações em situações especiais
Gestantes, climatério, pós-menopausa, lésbicas e mulheres que fazem sexo com mulheres, homens transexuais e transmasculinidades:
Seguir as recomendações de periodicidade e faixa etária como para as demais mulheres, incluindo a coleta de endocérvice.
Imunossuprimidas:
O exame citopatológico deve ser realizado após o início da atividade sexual com intervalos semestrais no primeiro ano e, se normais, manter seguimento anual enquanto se mantiver a imunossupressão.
Mulheres vivendo com HIV com contagem de linfócitos CD4+ abaixo de 200 células/mm3 devem ter priorizada a correção dos níveis de CD4+ e, enquanto isso, devem ter o rastreamento citológico a cada 6 meses.
Mulheres imunocompetentes vivendo com HIV e tratadas adequadamente com terapia antirretroviral apresentam história natural semelhante às demais mulheres.
Histerectomizadas:
Histerectomia total:
Por lesões benignas: sem história prévia de diagnóstico ou tratamento de lesões cervicais de alto grau, podem ser excluídas do rastreamento, desde que apresentem exames anteriores normais (pré-histerectomia).
Por lesão precursora ou câncer do colo do útero: deverá ser acompanhada de acordo com a lesão tratada.
Histerectomia subtotal (com permanência do colo do útero): deve seguir rotina de rastreamento.
Orientações a paciente para garantir uma boa coleta
Não estar no período menstrual;
Não ter tido relações sexuais nas últimas 48 horas ou ter realizado ducha vaginal;
Evitar o uso de medicamentos pela via vaginal nas 48 horas que antecedem ao exame.
Alterações celulares benignas
Normal ou alterações celulares benignas:
Seguir a rotina de rastreamento: mulheres entre 25 e 64 anos, que já tiveram ou têm atividade sexual, devem realizar coleta anualmente e, após 2 resultados normais, o intervalo entre coletas passa a ser de 3 anos.
ASC-US
Atipias de significado indeterminado possivelmente não neoplásicas (ASC-US):
< 25 anos: Repetir citologia em 3 anos.
Caso se mantenha essa atipia antes dos 25 anos, manter seguimento citológico trienal.
Caso apresente novo exame normal, reiniciar o rastreamento aos 25 anos.
Caso a citologia se mantenha ASC-US (ou de maior gravidade), após os 25 anos, encaminhar para colposcopia.
Entre 25 e 29 anos: Repetir citologia em 12 meses.
Caso se mantenha essa atipia, encaminhar para colposcopia.
Caso apresente 2 exames citopatológicos subsequentes negativos, com intervalo de 12 meses, a mulher deverá retornar à rotina de rastreamento trienal.
≥30 anos: Repetir citologia em 6 meses.
Caso se mantenha atipia, encaminhar para colposcopia.
Caso apresente 2 exames citopatológicos subsequentes negativos, com intervalo de 6 meses, a mulher deverá retornar à rotina de rastreamento trienal.
Imunodeprimidas (mulheres com doenças autoimunes, vivendo com HIV, transplantadas ou em uso de drogas imunossupressoras): encaminhar para a colposcopia com biópsia.
ASC-H
Atipias de significado indeterminado, não se pode afastar lesão de alto grau (ASC-H):
Encaminhar para a colposcopia com biópsia.
AGC
Em células glandulares ou de origem indefinida (AGC):
Encaminhar para a colposcopia com biópsia.
LSIL
Lesão intraepitelial de Baixo Grau (LSIL):
< 25 anos: Repetir citologia em 3 anos ou quando completar 25 anos.
Caso se mantenha essa atipia, deverá manter seguimento citológico trienal.
No caso de novo exame normal, reiniciar o rastreamento aos 25 anos.
≥ 25 anos: Repetir citologia em 6 meses.
Se a citologia de repetição for negativa em 2 exames consecutivos, a paciente deve retornar à rotina de rastreio trienal.
Se uma das citologias subsequentes no período de 1 ano for positiva, encaminhar para colposcopia com biópsia.
Imunodeprimidas (mulheres com doenças autoimunes, vivendo com HIV, transplantadas ou em uso de drogas imunossupressoras): encaminhar para a colposcopia com biópsia.
HSIL
Lesão intraepitelial de alto grau (HSIL):
Encaminhar para a colposcopia com biópsia.
Carcinoma epidermóide
Carcinoma epidermóide invasor:
Encaminhar para a onco-ginecologia.
Adenocarcinoma
Adenocarcinoma in situ ou Adenocarcinoma invasor:
Encaminhar para a onco-ginecologia.
A conduta para gestantes
Frente a um achado anormal em exame citopatológico, a conduta é a mesma para a população geral.
Exceção: mulheres diagnosticadas com LSIL na gestação. As alterações fisiológicas que ocorrem durante a gestação podem dificultar a interpretação dos achados na colposcopia. Considerando essas limitações, é recomendado que a colposcopia não deva ser realizada durante a gestação de mulher com LSIL e qualquer abordagem diagnóstica deve ser feita após 3 meses do parto.
Todos os outros achados devem seguir a mesma recomendação para a população geral.
Se amostra insatisfatória: repetir o exame em 6 a 12 semanas.
Informações complementares em exame citopatológico
Atrofia com inflamação:
Quando não houver presença de atipias, não altera a rotina de rastreamento.
Só deverá ser tratada quando o laudo do exame citopatológico mencionar dificuldade diagnóstica em função da atrofia. Nesses casos, deve ser orientado o uso de creme vaginal de estrogênios conjugados 0,625 mg/g ou creme vaginal de estriol 1 mg/g, à noite, ao deitar-se, durante 21 dias e realizada nova citologia entre cinco e sete dias após o uso.
Inflamação sem identificação do agente (alterações celulares benignas reativas ou reparativas):
Seguir a rotina de rastreamento citológico. Reavaliar a paciente e proceder com conduta de acordo com as queixas clínicas e exame físico atual.
Achados microbiológicos (Lactobacillus Sp., Cocos, Bacilos supracitoplasmáticos - sugestivos de Gardnerella/Mobiluncus, Candida sp., Chlamydia sp., efeito citopático compatível com vírus do grupo herpes, Trichomonas vaginalis)
Seguir a rotina de rastreamento citológico. Reavaliar a paciente e proceder com conduta de acordo com as queixas clínicas e exame físico atual.
Metaplasia escamosa imatura e Reparação:
Seguir a rotina de rastreamento citológico.
Quando encaminhar?
Resultado de 1 citopatológico com:
Células escamosas atípicas de significado indeterminado quando não se pode excluir lesão intraepitelial de alto grau (ASC-H);
Células glandulares atípicas de significado indeterminado (AGC), possivelmente não neoplásico ou quando não se pode excluir lesão intraepitelial de alto grau;
Células atípicas de origem indefinida, possivelmente não neoplásica ou quando não se pode excluir lesão de alto grau;
Lesão intraepitelial de alto grau (HSIL);
Carcinoma epidermóide
Adenocarcinoma
Mulheres imunossuprimidas com lesão intraepitelial de baixo grau (LSIL) ou células escamosas atípicas de significado indeterminado possivelmente não neoplásicas (ASC-US).
Resultado de 2 citopatológicos consecutivos (conforme intervalo indicado):
Células escamosas atípicas de significado indeterminado possivelmente não neoplásico (ASC-US);
Lesão intraepitelial de baixo grau (LSIL).
Ao exame especular:
Lesão suspeita (como tumores ou úlceras);
Vacina contra o HPV
Atualmente está disponível pelo Sistema Único de Saúde (SUS) a vacina HPV quadrivalente (HPV4), que confere proteção contra os tipos 6, 11, 16 e 18, prevenindo as principais complicações do HPV.
O público alvo da vacinação inclui (conforme nota técnica nº101/2024 do MS do Brasil):
- Crianças e adolescentes com idade entre 9 e 14 anos:
- Esquema de dose única.
- Indivíduos imunocomprometidos de 9 a 45 anos (Pessoas Vivendo com HIV e Aids - PVHA, Pacientes oncológicos e transplantados):
- Esquema de 3 doses independentemente da idade, aplicadas aos 0 – 2 – 6 meses (Segunda dose dois meses após a primeira e terceira 6 meses após a primeira dose).
- Pessoas de 15 a 45 anos de idade imunocompetentes vítimas de violência sexual:
- Esquema de 2 doses para os de 9 a 14 anos (0-6 meses) e 3 doses para os de 15 a 45 anos, aplicadas aos 0 – 2 – 6 meses (Segunda dose dois meses após a primeira e terceira 6 meses após a primeira dose).
- Usuários de PrEP entre 15 a 45 anos não vacinados previamente ou com esquema incompleto:
- Não vacinados contra o HPV: Administrar 3 (três) doses: 0 – 2 – 6 meses (Segunda dose dois meses após a primeira e terceira 6 meses após a primeira dose).
- Já vacinadas contra o HPV com esquema incompleto: deverão completar as três doses.
- Já vacinadas contra o HPV com esquema completo: não deverão ser vacinadas novamente com qualquer dose.
- Observações:
- A vacina HPV é contraindicada para gestantes, devendo-se, nesses casos, aguardar o puerpério para a imunização.
- A vacina HPV também é contraindicada para qualquer pessoa com alergia a algum dos componentes desse imunobiológico.
Referências
- Ministério da Saúde. Diretrizes Brasileiras
para o Rastreamento do Câncer do Colo do Útero: Parte I -
Rastreamento organizado utilizando testes moleculares para
detecção de DNA-HPV oncogênico. Brasília, DF | Novembro de 2024.
- Ministério da Saúde. NOTA TÉCNICA CONJUNTA Nº 101/2024-CGICI/DPNI/SVSA/MS
Vacina HPV4 para usuários de Profilaxia Pré-Exposição (PrEP) de 15 a 45 anos. 2024.
- Ministério da Saúde. NOTA TÉCNICA Nº 41/2024-CGICI/DPNI/SVSA/MS
Atualização das recomendações da vacinação
contra HPV no Brasil. 2024.
- Instituto Nacional de Câncer José Alencar Gomes da Silva. Detecção precoce do câncer / Instituto Nacional de Câncer José Alencar Gomes da Silva. – Rio de Janeiro: INCA, 2021.
- UNIVERSIDADE FEDERAL DO RIO GRANDE DO SUL. Faculdade de Medicina. Programa de Pós-Graduação em Epidemiologia. TelessaúdeRS (TelessaúdeRS-UFRGS). Telecondutas: rastreamento do câncer do colo do útero. Porto Alegre: TelessaúdeRS-UFRGS, 06 nov. 2020 [atual. 26 ago. 2022].
- Instituto Nacional de Câncer José Alencar Gomes da Silva. Parâmetros técnicos para o rastreamento do câncer do colo do útero / Instituto Nacional de Câncer José Alencar Gomes da Silva; Maria Beatriz Kneipp Dias; Caroline Madalena Ribeiro (organizadores). - Rio de Janeiro: Inca, 2019.


