Bronquiolite
CID 10: J21
Definição
Trata-se de uma infecção viral, que acomete os bronquíolos. A bronquiolite é identificada clinicamente como primeiro episódio de sibilância em uma criança com menos de 24 meses, com sinais de infecção respiratória viral e sem antecedentes de atopia.
Observação:
Em crianças pequenas, a síndrome clínica da bronquiolite pode se sobrepor à sibilância recorrente induzida por vírus e à asma aguda desencadeada por vírus.
prático e seguro!
Causa
A bronquiolite aguda é, na maior parte das vezes, causada por vírus respiratórios.
O principal deles é o Vírus Sincicial Respiratório (VSR).
Outros vírus também podem causar este quadro como:
Adenovírus
Vírus parainfluenza
Vírus influenza
Rinovírus
Entre outros
Fatores de Risco para Quadros Graves
Idade < 6 meses
Prematuridade (idade gestacional ≤35 semanas)
Baixo peso ao nascer
Doença pulmonar crônica, particularmente displasia broncopulmonar
Imunodeficiência
Defeitos anatômicos das vias aéreas (por exemplo, laringomalácia, fístula traqueoesofágica)
Cardiopatia congênita hemodinamicamente significativa
Síndrome de Down
Doença neurológica
Características Clínicas
Curso clínico esperado:
1) Começa com sintomas do trato respiratório superior (febre, tosse, coriza).
2) Os sintomas e sinais respiratórios inferiores desenvolvem-se nos dias 2º ao 3º dia.
3) Os sintomas atingem o pico nos dias 3º ao 5º dia (maior risco de gravidade, podendo apresentar desconforto respiratório e sibilos expiratórios).
4) Em seguida, desaparecem gradualmente ao longo de 2 a 3 semanas.
Características Radiográficas
Indicação:
A radiografia é indicada em lactentes e crianças pequenas com desconforto respiratório moderado ou grave.
Em lactentes e crianças pequenas com doença leve, as radiografias não são necessárias.
As características radiográficas são variáveis e inespecíficas, e incluem:
Hiperinsuflação e espessamento peribrônquico, atelectasias irregulares com perda de volume.
Consolidação segmentar e infiltrados alveolares são mais característicos de pneumonia bacteriana do que bronquiolite, mas os achados radiográficos podem se sobrepor.
Observação:
A radiografia de tórax isolada muitas vezes não é suficiente para distinguir entre bronquiolite viral e pneumonia bacteriana.
Orientações Antecipatórias
Deve-se orientar os familiares quanto:
Curso clínico esperado: começa com sintomas do trato respiratório superior. Os sintomas e sinais respiratórios inferiores desenvolvem-se nos dias 2 a 3, atingem o pico nos dias 3 a 5 (onde apresenta maior risco de evolução de gravidade). Em seguida, desaparecem gradualmente ao longo de 2 a 3 semanas. É importante explicar aos pais/cuidadores que os sintomas podem piorar antes de melhorarem.
Técnica: orientar técnicas adequadas para aspiração do nariz
Monitorar: necessidade de monitorar a ingestão e saída de líquidos
Evitar: orientar sobre evitar descongestionantes de venda livre e medicamentos para tosse
Retorno: orientar indicações para retornar ao atendimento médico imediatamente:
Apneia, cianose, má alimentação, nova febre, aumento da frequência respiratória e/ou aumento do trabalho respiratório (retrações, batimento de asa do nariz, gemido), diminuição da ingestão de líquidos (<75% do normal, sem fralda molhada por 12 horas), exaustão (por exemplo, falha em responder a sinais sociais, acordar apenas com estimulação prolongada).
Bronquiolite Leve
Características clínicas:
Pouco ou nenhum desconforto respiratório e estado mental e nível de atividade normais.
Local de manejo:
Ambulatorial.
Cuidados de suporte:
Manutenção de hidratação adequada, alívio da congestão/obstrução nasal e monitoramento da progressão da doença.
Lavagem nasal:
Instilar soro fisiológico nas narinas antes da dieta oral e quando houver obstrução nasal. A posição ideal para a manobra é com o lactente sentado no colo do cuidador, com a cabeça retificada e nunca deitado.
A manutenção da via aérea livre é importante nos lactentes jovens para o melhor desempenho na mamada e ventilação eficientes.
Sintomáticos:
Paracetamol gotas 200mg/1mL/15gotas
Dar 1 gota/kg (max 35 gotas), a cada 6 h
Dose: 10 a 15 mg/kg/dose (max 75 mg/kg/dia ou 4g/dia)
Ibuprofeno gotas 100mg/1mL/10gotas
Dar 1 gota/kg (max 20 gotas), a cada 8-6 h
Max de 20 gotas/dose (200mg) e 80 gotas/dia (800mg)
Dose: 5 a 10 mg/kg/dose (max 800mg/dia)
Ir para calculadora “Doses Sintomáticos Pediatria”
Condutas não indicadas:
Broncodilatadores
Corticoides
Antibióticos (apenas se infecção bacteriana associada)
Bronquiolite Moderada a Grave
Local de manejo:
Hospitalar.
Moderada:
Taquipneicos com trabalho respiratório moderadamente aumentado (ou seja, retrações leves a moderadas sem gemidos ou balançar a cabeça), sem apneia e nível normal de alerta.
Grave:
Taquipneia persistente, desconforto respiratório considerável (ou seja, retrações, gemido, batimento de asa do nariz, balançar a cabeça), apneia e/ou falta de responsividade.
Condutas:
Avaliar medidas descritas no tópico abaixo.
Manejo Inicial no PS
Suporte respiratório:
Se hipoxemia persistente deve receber oxigênio suplementar conforme necessário.
Aqueles com sofrimento grave podem precisar de suporte de ventilação não invasiva (VNI).
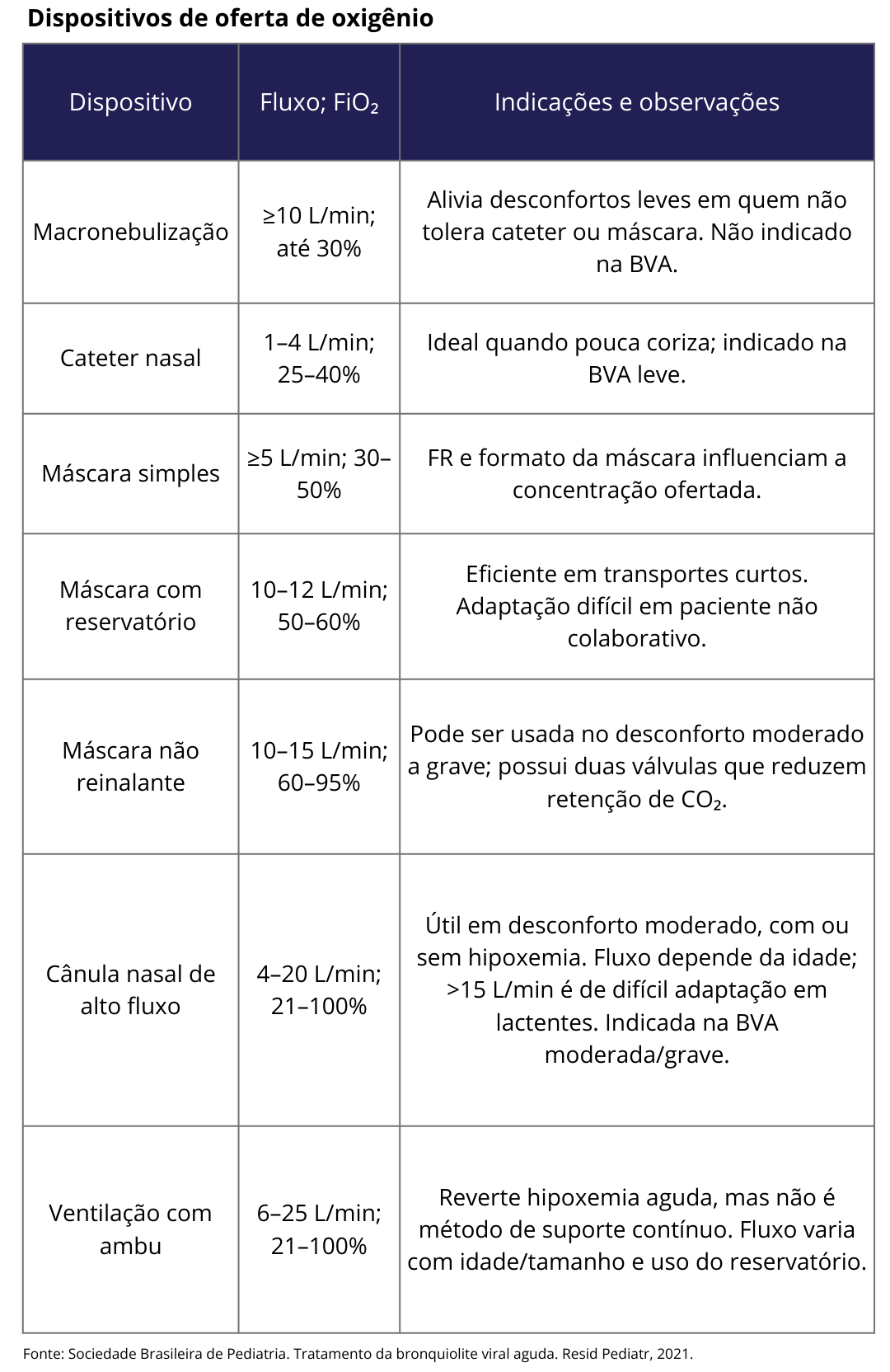
Fluidos:
Pacientes com história e/ou achados clínicos sugestivos de desidratação devem receber hidratação intravenosa, conforme apropriado.
Se a criança apresentar boa ingesta hídrica por via oral:
Ofertar ingesta hídrica por via oral (seio materno, fórmula, água), mantendo em observação.
Se apresentarem sinais agudos de desidratação:
Realizar expansão volêmica com cloreto de sódio 0,9% ou ringer lactato 10-20 ml /kg em 30 min.
Após expansão, em crianças com baixa aceitação de líquidos por via oral: realizar hidratação venosa contínua (ir para Calculadora de Hidratação em Pediatria).
Aspiração nasal:
A aspiração nasal vigorosa e profunda pode irritar mais a mucosa e piorar o edema local, sendo contraindicada na bronquiolite.
A aspiração superficial pode ser usada para tentar melhorar a capacidade de sucção quando prejudicada (nível D de evidência).
Teste de resposta com broncodilatadores (ir para Doses Emergência Pediatria):
Em crianças > 2 meses
Salbutamol spray 100 mcg/puff (mais utilizado e disponível nos serviços)
Aplicar 1 puff para cada 3 kg (máx 10 puffs) 3 vezes a cada 20 min na 1ª hora.
Salbutamol sol. neb. 5 mg/mL
Neb. 0,03 mL/kg (max 2 mL) + 3 a 4 ml SF0,9%, a cada 20 min na 1ª hora (dose: 0,15 mg/kg/dose).
Neonatal:
Salbutamol spray 100 mcg/puff (mais utilizado e disponível nos serviços)
Aplicar 1 a 2 doses administradas no circuito do ventilador.
Salbutamol sol. neb. 5 mg/mL
Neb. 0,25 a 0,5 mL (1,25 a 2,5 mg/dose), a cada 6 a 8 horas (administrar com mais frequência se clinicamente indicado).
Avaliar resposta:
Se resposta positiva ao broncodilatador:
Manter o uso de horário (pacientes com mais desconforto respiratório e sibilos expiratórios, manter de 3/3h e ir espaçando conforme melhora clinica).
Se ausência de resposta:
Suspender uso do broncodilatador.
Solução salina hipertônica nebulizada (Nacl 3%)
Seus benefícios geram controvérsias na literatura, não sendo utilizado de rotina na prática clínica.
Preparação 0,5 ml de NaCl 20% + 2,8 ml de ABD, e nebulizar com fluxo de oxigênio a 6 L/min.
Corticoides
Não são usados rotineiramente no tratamento do primeiro episódio de bronquiolite.
O uso de corticoides é geralmente limitado a pacientes nos quais há suspeita clínica de reatividade subjacente das vias aéreas ou asma (história pregressa de atopias ou história familiar importante)
Antibióticos
São indicados apenas em neonatos febris (idade ≤ 28 dias) ou se houver evidência de infecção bacteriana coexistente (ir para calculadora de “Doses Antibióticos Pediatria”).
Manejo Intra-hospitalar
Precauções de controle de infecção
Precauções de contato e gotículas.
Suporte respiratório
Oxigênio suplementar, VNI ou VMI
Gasometria (avaliar acidose respiratória)
Controle de líquidos e nutrição
Dieta por via oral se possível; caso contrário, fornecer hidratação IV em taxa de manutenção normal, e alimentação enteral por sonda nasoenteral (pacientes com desconforto respiratório importante)
Controle da febre
Paracetamol gotas 200mg/1mL/15gotas
Dar 1 gota/kg (max 35 gotas), a cada 6 h
Dose: 10 a 15 mg/kg/dose (max 75 mg/kg/dia ou 4g/dia)
Ibuprofeno gotas 100mg/1mL/10gotas
Dar 1 gota/kg (max 20 gotas), a cada 8-6 h
Max de 20 gotas/dose (200mg) e 80 gotas/dia (800mg)
Dose: 5 a 10 mg/kg/dose (max 800mg/dia)
Ir para calculadora “Doses Sintomáticos Pediatria”
Aspiração nasal
Gotas nasais salinas e aspiração mecânica superficial (a aspiração vigorosa é contraindicada) podem ajudar a aliviar a obstrução parcial das vias aéreas superiores.
Teste de resposta com broncodilatadores (ir para Doses Emergência Pediatria):
Em crianças > 2 meses
Salbutamol spray 100 mcg/puff (mais utilizado e disponível nos serviços)
Aplicar 1 puff para cada 3 kg (máx 10 puffs) 3 vezes a cada 20 min na 1ª hora.
Salbutamol sol. neb. 5 mg/mL
Neb. 0,03 mL/kg (max 2 mL) + 3 a 4 ml SF0,9%, a cada 20 min na 1ª hora (dose: 0,15 mg/kg/dose).
Neonatal:
Salbutamol spray 100 mcg/puff (mais utilizado e disponível nos serviços)
Aplicar 1 a 2 doses administradas no circuito do ventilador.
Salbutamol sol. neb. 5 mg/mL
Neb. 0,25 a 0,5 mL (1,25 a 2,5 mg/dose), a cada 6 a 8 horas (administrar com mais frequência se clinicamente indicado).
Avaliar resposta:
Se resposta positiva ao broncodilatador:
Manter o uso de horário (pacientes com mais desconforto respiratório e sibilos expiratórios, manter de 3/3h e ir espaçando conforme melhora clinica).
Se ausência de resposta:
Suspender uso do broncodilatador.
Solução salina hipertônica nebulizada (Nacl 3%)
Seus benefícios geram controvérsias na literatura, não sendo utilizado de rotina)
Preparação 0,5 ml de NaCl 20% + 2,8 ml de ABD, e nebulizar com fluxo de oxigênio a 6 L/min.
Corticoides
Limitado a pacientes nos quais há suspeita clínica de reatividade subjacente das vias aéreas ou asma.
Ir para calculadora “Doses Emergência Pediatria”, secção corticoides
Antibióticos
Devem ser usados somente se infecção bacteriana associada
Ir para calculadora de “Doses Antibióticos Pediatria”
Quando Indicar Antibióticos?
Crianças < 2 meses de idade que apresenta desconforto respiratório importante, devem realizar Raio x de tórax para avaliação da necessidade de antibióticos.
Infecções bacterianas concomitantes ou secundárias (p. ex. otite média ou pneumonia bacteriana)
Ir para calculadora de “Doses Antibióticos Pediatria"
Quando Internar?
Aparência tóxica ou letargia.
Desconforto respiratório moderado a grave
Apneia
Hipoxemia que requer oxigenoterapia (SpO2<90 a <92%)
Má alimentação e/ou desidratação
Cuidadores sem capacidade adequada de cuidados domiciliares
Critérios de Alta Hospitalar
Melhora do padrão respiratório:
Ausência de sinais de desconforto respiratório, ausência de uso de musculatura acessória, ausência de batimento de asa nasal.
A frequência respiratória deve ser:
< 2 meses: <60 irpm
2 meses - 1 ano: < 50 irpm
1 ano - 4 anos: < 40 irpm
4 anos - 5 anos: < 30 irpm
Outros aspectos importantes:
Saturação normal em ar ambiente, por pelo menos 12 horas em pacientes hospitalizados.
Ingestão oral adequada para evitar a desidratação.
Os recursos em casa devem ser adequados para apoiar o uso de quaisquer terapias domiciliares necessárias.
Importante: Antes da alta, revisar sinais de alarme (piora do desconforto respiratório, diminuição da ingesta hídrica, ausência de fraldas molhadas por 12 horas, febre nova).
Seguimento Após a Alta
Lactentes e crianças que receberam tratamento para bronquiolite no departamento de emergência ou em ambiente hospitalar devem ter acompanhamento ambulatorial dentro de 48 horas.
Evitar a exposição à fumaça.
Imunizações infantis de rotina, incluindo vacinas contra influenza e pneumococo.
Prevenção com Imunização Passiva
A imunização passiva com anticorpos monoclonais (mAbs) demonstrou ser uma estratégia segura e eficaz para proteção de lactentes jovens contra as infecções.
Nirsevimabe (Beyfortus©):
Levando em conta os benefícios demonstrados de forma consistente nos estudos e antecipando o grande impacto que esta intervenção tem o potencial de promover na saúde dos lactentes e crianças, a SBP e a SBIm recomendam o uso do nirsevimabe (Beyfortus©), em dose única, para todos os recém-nascidos e lactentes menores de 1 ano nascidos durante ou entrando em sua primeira temporada de circulação do VSR.
Vacina contra a bronquiolite para gestante (Abrysvo):
Recentemente incorporada no Calendário do SUS, a vacina contra a bronquiolite para gestante (Abrysvo), administrada entre a 24º e a 36º semana de gestação. A dose única aplicada na mãe confere proteção para o bebê na sua primeira temporada de sazonalidade.
Palivizumabe:
No Brasil o uso do palivizumabe para prevenção das infecções pelo VSR está regulamentado pela portaria publicada pelo Ministério da Saúde, sendo também parte do rol de procedimentos da Agência Nacional de Saúde (ANS), incluindo as seguintes recomendações:
Crianças com menores de 1 ano de idade que nasceram prematuras com idade gestacional menor ou igual a 28 semanas;
Crianças com até 2 anos de idade com doença pulmonar crônica ou doença cardíaca congênita com repercussão hemodinâmica demonstrada.
Referências
[1] Ralston SL, Lieberthal AS, Meissner HC, et al. Clinical practice guideline: the diagnosis, management, and prevention of bronchiolitis. Pediatrics 2014; 134:e1474.
[2] Shay DK, Holman RC, Newman RD, et al. Bronchiolitis-associated hospitalizations among US children, 1980-1996. JAMA 1999; 282:1440.
[3] Marco Aurélio P. Sáfadia e Renato de Ávila Kfourib. Imunização passiva com Nirsevimabe para prevenção da doença pelo Vírus Sincicial Respiratório (VSR) em criança. Posicionamento conjunto – Sociedade Brasileira de Pediatria e Sociedade Brasileira de Imunizações. 18 de janeiro de 2024
[4] Manejo da bronquiolite na pediatria. Brazilian Journal of Development, Curitiba, v.9, n.7, p. 22574-22579, jul., 2023
[5] Sociedade Brasileira de Pediatria. Departamento Científico de Pneumologia. Bronquiolite aguda. Disponível em: .
[6] Olio CCD, Anna MFPS, Anna CCS. Tratamento da bronquiolite viral aguda. Resid Pediatr. 2021;11(3):1-5 DOI: 10.25060/residpediatr-2021.v11n3-186
[7] DIRETRIZES PARA O MANEJO DA INFECÇÃO CAUSADA PELO VÍRUS SINCICIAL RESPIRATÓRIO (VSR) – 2017.


