Infecção do Trato Urinário (ITU) na Criança
Sinais e Sintomas
Existe uma diferença nos sinais e sintomas das crianças a depender da idade:
Recém nascidos:
Os sinais e sintomas da infecção do trato urinário não são específicos e incluem dificuldade alimentar, diarreia, insuficiência de crescimento, vômitos, icterícia leve (que costuma ser elevação direta de bilirrubina), letargia, febre e hipotermia.
Também pode levar à sepse neonatal. Nesses casos o tratamento sob regime de internação é sempre indicado
Lactentes > 1 mês e crianças < 2 anos:
Podem apresentar sinais escassos de localização, como febre, sintomas gastrointestinais (p. ex., vômitos, diarreia, dor abdominal) ou urina com mau cheiro. A febre pode ser a única manifestação de infecção urinária. Por isso, em crianças com essa faixa etária sem uma fonte definitiva de febre, é importante sempre obter cultura de urina.
Embora crianças com pielonefrite tendam a apresentar febre, pode ser difícil, com base nos achados clínicos, distinguir cistite de pielonefrite nessa faixa etária. Portanto, em caso de dúvida, pielonefrite deve ser sempre presumida.
Crianças > 2 anos:
Pode ocorrer o quadro clássico de cistite ou pielonefrite. Os sintomas de cistite incluem disúria, frequência, hematúria, retenção urinária, dor suprapúbica, urgência, prurido, incontinência, urina com mau cheiro e enurese.
Os sintomas de pielonefrite incluem febre alta, calafrios, dor costovertebral e dor à palpação.
Importante: Lembrar que a ITU é a principal causa de Febre Sem Sinais Localizatórios (FSSL) em recém-nascidos e lactentes.
Coleta de Urina e Urocultura
Considerações:
A avaliação laboratorial para suspeita de ITU inclui análise urina e cultura de urina.
A decisão de obter uma amostra para análise e cultura de urina é tomada caso a caso, considerando histórico médico, idade, sexo, estado de circuncisão e sinais e sintomas apresentados.
Em neonatos (< 1 mês de idade): é realizado como parte de uma avaliação mais ampla que inclui outros exames (por exemplo, hemocultura, punção lombar).
Indicações para amostra de urina:
1) Idade 1 a 2 meses, sexo feminino ou masculino, circuncidados ou não:
Febre ≥ 38ºC
2) Idade de 2 a 11 meses, sexo feminino e masculino, não circuncidados:
Febre ≥ 38ºC
3) Idade de 2 a 11 meses, sexo masculino, circuncidados:
Febre ≥38°C e qualquer uma das seguintes combinações:
Nenhuma outra fonte de febre e histórico de infecção urinária
Nenhuma outra fonte de febre, febre máxima ≥39°C e febre ≥48 horas
Outra fonte de febre, histórico de infecção urinária, febre máxima ≥39°C e febre ≥48 horas
4) Idade de 12 a 23 meses, sexo feminino e masculino, não circuncidados:
Qualquer uma das seguintes combinações:
Febre ≥38°C e histórico de infecção urinária
Febre ≥38°C e nenhuma outra fonte de febre
Febre máxima ≥39°C e febre ≥48 horas
5) Idade de 12 a 23 meses, sexo masculino, circuncidados:
A combinação de não ter outra fonte de febre, febre máxima ≥39°C, histórico de infecção urinária e febre ≥48 horas.
6) ≥ 24 meses, sexo feminino e masculino, não circuncidados:
Achado clínico ≥1:
Sendo os seguintes achados:
Disúria
Frequência
Incontinência de início recente
Dor abdominal
Dor nas costas
Febre ≥39°C se nenhuma outra fonte de febre for identificada
7) ≥ 24 meses, sexo masculino, circuncidados:
Achado clínico ≥2:
Sendo os seguintes achados:
Disúria
Frequência
Incontinência de início recente
Dor abdominal
Dor nas costas
Febre ≥39°C se nenhuma outra fonte de febre for identificada
Como obter uma amostra de urina:
Crianças que não são treinadas para usar banheiro:
Coleta por sonda vesical de alivio ou aspiração suprapúbica é o método preferido.
Observação: Urina obtida em um saco de coleta estéril não deve ser usada para cultura. Podemos até coletar por saco coletor quando os pais recusam a coleta por sonda, mas essa amostra só servirá para descartar casos de ITU. Para confirmar pela urocultura, deverá ser coletada outra amostra por sonda.
Crianças treinadas para usar banheiro:
Coleta por jato médio com assepsia adequada.
prático e seguro!
Diagnóstico e Interpretação dos Exames
A confirmação do diagnóstico:
Embora a urocultura positiva seja considerada o padrão-ouro para o diagnóstico de infecção do trato urinário (ITU), seu resultado leva de 48 a 72 horas para ficar disponível.
Por isso, alterações no exame de urina devem ser interpretadas como indicativas de ITU presumida, justificando o início do tratamento adequado até que o resultado da urocultura esteja disponível.
Cultura de urina:
A cultura quantitativa de urina é o padrão-ouro para o diagnóstico de infecção do trato urinário.
Critério de confirmação:
>100.000 UFC/mL em urina de jato médio, de um mesmo uropatógeno.
>50.000 UFC/mL em urina de sondagem vesical de alívio, de um mesmo uropatógeno.
> 1000 UFC/ mL em urina de punção suprapúbica, de um mesmo uropatógeno.
Observação:
Contagens de colônias menores que 50.000 UFC/mL podem ser consideradas para o diagnóstico de ITU, desde que associadas a sintomas (por exemplo, febre) e evidência de infecção (piúria).
Testes rapidamente disponíveis (uso na determinação da probabilidade de infecção urinária):
Esterase leucocitária:
A análise positiva de esterase leucócita na vareta é sugestiva de infecção urinária, mas não é específica.
Nitrito:
Nitrito positivos na análise da vareta indicam que a infecção urinária é provável. O teste de nitrito é altamente específico, com baixa taxa de falsos positivos.
Resultados falsos negativos são comuns porque a urina deve permanecer na bexiga por pelo menos 4 horas para acumular uma quantidade detectável de nitrito. Assim, um teste de nitrito negativo não exclui uma infecção urinária.
Exame microscópico:
Piúria é definida como ≥10 leucocitos/mm3 e bacteriúria como qualquer bactéria por 10 campos de imersão em óleo de uma mancha colorida com Gram.
Em crianças pequenas nas quais o diagnóstico e tratamento rápidos da ITU são fundamentais, a análise de urina aprimorada oferece a melhor combinação de sensibilidade e especificidade.
Outros exames laboratoriais:
Outros exames laboratoriais não são particularmente úteis no diagnóstico de infecção urinária e não são rotineiramente necessários em crianças com suspeita de infecção urinária.
Devem ser coletados quando há comprometimento do estado geral, sepse, imunossupressão, suspeita de injúria renal aguda ou nefropatas (Hemograma, hemocultura, proteína C reativa, uréia, creatinina, eletrólitos, gasometria venosa).
USG de rins e vias:
Deve-se solicitar imediatamente em casos de evolução anômala, suspeita de abscesso renal ou injúria renal aguda.
Em crianças menores de 2 anos, após o primeiro episódio de ITU febril, há indicação de realização de ultrassonografia de rins e vias urinárias contudo, o exame deve ser preferencialmente solicitado em ambiente ambulatorial, após a resolução do quadro infeccioso.
Esquema Geral de Tratamento
Erradicação do agente infeccioso:
O tratamento inicial com antibióticos é empírico, observando-se a idade e o estado geral do paciente.
O tratamento parenteral deve ser reservado principalmente aos lactentes muito jovens e àqueles com acometimento do estado geral e com vômitos.
Indicações de tratamento parenteral: Intolerância a medicação via oral, comprometimento do estado geral ou sepse, falha em responder ao tratamento ambulatorial, germe multirresistente, injúria renal aguda, imunossuprimidos, < 3 meses, ausência de seguimento ambulatorial adequado.
Duração de tratamento parenteral: Manter até que indicação clínica permita troca para via oral ou 72h de tratamento e 24h afebril.
Profilaxia (se indicado):
Crianças com trato urinário normal, a profilaxia deve ser avaliada com cautela devido à possibilidade de aparecimento de cepas mais resistentes aumentando o risco de infecção.
Crianças que têm infecção urinária de repetição com trato urinário normal e disfunção miccional são candidatas à quimioprofilaxia, por período de 3 a 6 meses, até que estas disfunções sejam corrigidas.
A profilaxia deverá ficar reservada para pacientes portadores de refluxos maiores ou igual ao de 3º e para aquelas crianças que já apresentam cicatriz renal.
Pacientes com processos obstrutivos tais como: estenose de junção ureteropélvica e ureterovesical, devem ser colocados em profilaxia até que uma conduta para correção cirúrgica seja adotada.
Estudo morfofuncional do trato urinário:
Toda criança, independentemente de idade e sexo, que tenha diagnóstico de certeza de ITU merece uma investigação por imagem.
A Ultrassonografia (USG) do aparelho urinário e bexiga deve ser realizada em todos os que apresentaram ITU com o intuito de confirmar e/ou detectar malformações. No entanto, o USG normal não exclui a existência de alterações e é necessário lembrar que este é um exame operador dependente.
Avaliar e corrigir disfunção das eliminações:
Nas crianças que apresentem sintomas de disfunção das eliminações deve-se fazer as orientações quanto ao hábito urinário adequado, importância da ingesta hídrica e correção da obstipação / constipação.
Estas medidas são fundamentais e devem ser estimuladas porque estão diretamente relacionadas ao sucesso terapêutico e à prevenção de infecções de repetição.
Tratamento Erradicador (antibioticoterapia)
Quando inciar?
A antibioticoterapia deve ser iniciada imediatamente após a coleta da urina.
Inicia-se o tratamento empiricamente (cobertura para E.coli, principal causa de ITU).
Após o resultado da urocultura modificar tratamento baseado na sensibilidade dos antibióticos testados.
As cefalosporinas de 3ª geração serão usadas conforme a identificação do germe e sua sensibilidade.
Ambulatorial ou Internação?
Crianças maiores de 3 meses de vida, sem sinais de toxemia, com estado geral preservado, hidratadas e capazes de ingestão oral podem receber tratamento ambulatorial. Lembrar de retornar para checar resultado de urocultura.
Crianças com febre alta, toxemiadas, desidratadas e com vômitos persistentes, o tratamento inicial deve ser com a criança hospitalizada e antibiótico via parenteral.
Os recém-nascidos são considerados portadores de ITU complicada ou potencialmente grave, no qual deve-se iniciar o tratamento empírico recomendado para sepse precoce, com a associação de penicilina ou ampicilina com aminoglicosídeo.
Qual a duração do tratamento?
O tempo médio de duração do tratamento deve ser de 10 dias, admitindo-se variação entre 5 e 14 dias.
Antibióticos Via Oral
Considerar uma das opções a seguir para antibioticoterapia empírica para crianças > 3 meses e sem sinais de gravidade. Após o resultado da urocultura, modificar o tratamento baseado na sensibilidade dos antibióticos testados.
Cefalexina xp. 250mg/5ml (ITU afebril)
Dar 0,25 a 0,5 mL/kg (max 10 mL), a cada 6 h por 7 a 14 dias.
Dose: 50 a 100 mg/kg/dia
Regra prática: peso / 4 = mL a cada 6 h (nessa regra, considera-se a dose de 50 mg/kg/dia)
Sulfametoxazol-trimetoprima xp. 200+40mg/5ml
Dar 0,5 mL/kg (max 20 mL) VO a cada 12 h por 7 a 14 dias.
Dose: 40 mg/kg/dia, de sulfametox.
Regra prática: Peso / 2 = mL a cada 12 h
Amoxicilina + clavulanato xp. 250+62,5mg/5mL
Dar 0,33 a 0,60 mL/kg (max 10 mL), a cada 8 h por 7 a 14 dias.
Dose: 50 a 90 mg/kg/dia
Regra prática: peso / 3 = mL a cada 8 h (nessa regra, considera-se a dose de 50 mg/kg/dia)
Observações:
Em crianças < 2 anos com febre:
Coletar urocultura.
Avaliar condições clinicas para decidir entre manejo ambulatorial ou hospitalar.
Se decidir por manejo ambulatorial, solicitar retorno obrigatório para checar resultado de urocultura.
Antibióticos Via Parenteral
Considerar uma das opções a seguir para antibioticoterapia empírica para crianças ≤ 3 meses e/ou com sinais de gravidade. Após o resultado da urocultura, modificar o tratamento baseado na sensibilidade dos antibióticos testados.
Ceftriaxona pó inj. 500mg
Reconst. 1 amp p/ cada 5 mL AD
Dose: 50-100 mg/kg/dia
Aplicar 0,25 a 0,5 mL/kg (max 10 mL) + 35 a 100 mL SF0,9% IV em 30 min, a cada 12 h
Gentamicina inj. 40mg/1ml
Diluir 1 amp (40 mg) + 100 mL SF0,9%
Dose: 5 mg/kg/dia (máx: 240mg/dia)
Aplicar 4,1 mL/kg IV a cada 24 horas por 7 a 14 dias;
Cefotaxima pó inj. 1g (< 3 meses)
Diluir 1 amp (1 g) + 100 mL SF0,9%
Dose: 75 a 150 mg/kg/dia (máx: 12g/dia)
Aplicar 2,5 a 5 mL/kg IV a cada 8h, por 7 a 14 dias
Piperacilina + tazobactam pó inj. 2+0,25g ou 4+0,5g
Diluir 1 amp (de 4+0,5g) + 250 mL SF0,9%
Dose: 300 mg/kg/dia
Aplicar 4,6 mL/kg IV a cada 6h
Critérios de Alta Hospitalar
Considerar alta hospitalar se estiverem presentes todos os seguintes critérios:
Criança afebril há pelo menos 24 horas.
Tolerabilidade de antibioticoretapia via oral.
Função renal em melhora.
Profilaxia
Considerações:
Depois de completado o tratamento e no decorrer da investigação de possíveis alterações do trato urinário, a criança deve ser mantida em profilaxia com baixas doses de antibiótico ou quimioterápico, iniciada imediatamente após o término do tratamento erradicador.
A finalidade é prevenir recidivas de ITU, eliminando-se um dos principais fatores associados à gênese das lesões adquiridas do parênquima renal.
Indicações e duração:
1) Durante a investigação do trato urinário após o primeiro episódio de ITU;
2) Quando há diagnóstico de anomalias obstrutivas do trato urinário até a realização da correção cirúrgica;
3) Na presença de refluxo vesicoureteral (RVU) de graus III a V;
4) Nas crianças que apresentem recidivas frequentes da ITU, mesmo com estudo morfofuncional do trato urinário dentro da normalidade; nesses casos, deve ser utilizada por período de 6 a 12 meses, podendo, quando necessário prolongar-se o tempo de uso.
Opções de drogas para quimioprofilaxia:
Esquema:
Sulfametoxazol OU Cefalexina
Sulfametoxazol-trimetoprima xp. 200+40mg/5ml
Dar 0,25 a 0,5 mL/kg VO, uma vez ao dia, pelo tempo indicado (geralmente 6 meses).
Dose: 20 mg/kg/dia (sulfametox.) ou 2 mg/kg/dia (trimetop.)
Cefalexina xp. 250mg/5ml
Dar 0,25 a 0,5 mL/kg VO, uma vez ao dia, pelo tempo indicado.
Dose: 15 mg/kg/dia
Pode ser utilizada em menores de 2 meses de idade, depois deverá ser substituída por sulfametoxazol-trimetoprima.
Avaliação Morfofuncional do Trato Urinário
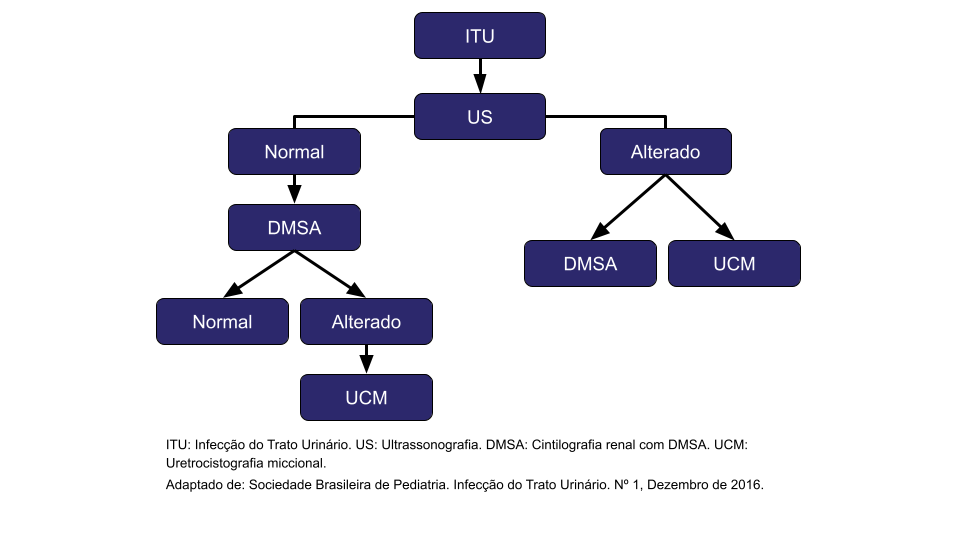
Ultrassonografia (USG) do aparelho urinário e bexiga
Deve ser realizada em todos os que apresentaram ITU com o intuito de confirmar e/ou detectar malformações. No entanto, o USG normal não exclui a existência de alterações e é necessário lembrar que este é um exame operador dependente.
Cintilografia renal com DMSA
É exame padrão ouro na detecção da cicatriz renal e deve ser realizado em todos os lactentes com ITU febril, crianças que apresentaram quadro clínico de pielonefrite (mesmo naquelas crianças com USG normal de rins e vias urinárias) e pacientes com refluxo vesicoureteral (RVU). Deverá ser realizado após quatro a seis meses do episódio inicial de ITU.
Uretrocistografia miccional (UCM)
Exame radiológico realizado com administração de contraste iodado intravesical, portanto, sem possibilidade de alergia e ou nefrotoxicidade.
Nele procura-se observar alterações da coluna, visualização da uretra, alteração da bexiga como, por exemplo, a presença de divertículo e a demonstração de refluxo vesicoureteral (RVU).
A princípio, a UCM está reservada àqueles pacientes que apresentam USG de rins e vias urinárias e/ou cintilografia com DMSA alterada e/ou quadros repetitivos de infecção urinária associados à disfunção miccional.
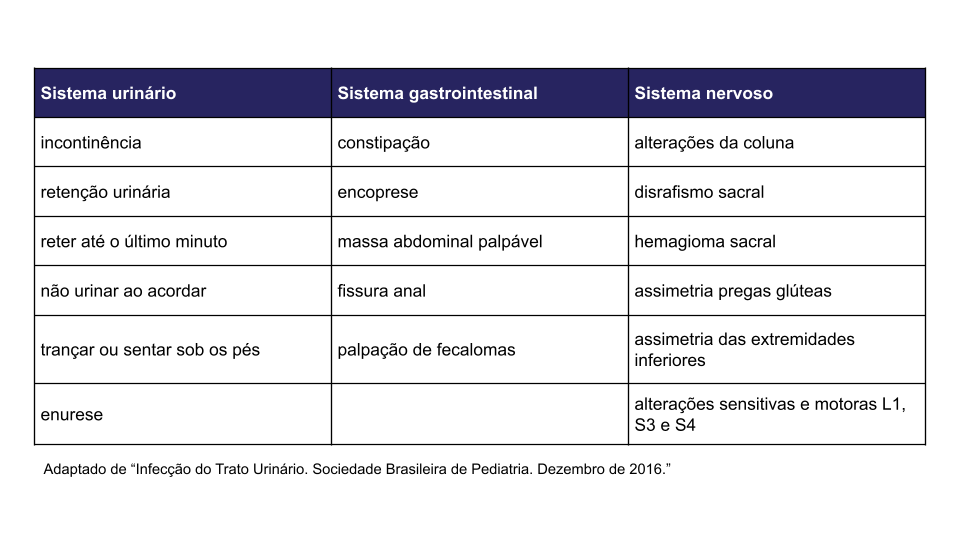
Disfunção das Eliminações
Considerações:
Naquelas crianças que, concomitantemente, apresentem sintomas de disfunção das eliminações deve-se fazer as orientações quanto:
Hábito urinário adequado (urinar ao acordar, urinar a cada três horas, urinar com pés apoiados)
Importância da ingesta hídrica
Correção da obstipação (lactulose p. ex.)
Lactulose xp. 667mg/ml
6 a 12 anos: 10 a 15 ml/dia
1 a 5 anos: 5 a 10 ml/dia
Lactentes: 5 ml/dia
Obs: ajustar dose para obter 2 a 3 evacuações por dia
Estas medidas são fundamentais e devem ser estimuladas porque estão diretamente relacionadas ao sucesso terapêutico e à prevenção de infecções de repetição.
Sintomáticos
Ir para calculadora de "Doses Sintomáticos Pediatria"
Dor e/ou febre:
Dipirona gotas 500mg/1ml/20gotas
Dar 0,6 a 1 gota/kg (max 40 gotas), a cada 6 h se dor ou febre
Dose: 15 a 25 mg/kg/dose
Dipirona xp. 50mg/ml
Dar 0,3 a 0,5 mL/kg (max 20 mL), a cada 6 h se dor ou febre
Dose: 15 a 25 mg/kg/dose
Paracetamol gotas 200mg/1ml/15gotas
Dar 1 gota/kg (max 35 gotas), a cada 6 h
Dose: 10 a 15 mg/kg/dose (max 75 mg/kg/dia ou 4g/dia)
Paracetamol xp. 100mg/1ml ou 32mg/1ml
Dar 0,15 ml/kg (da sol. 100mg/ml) a cada 6h, se dor ou febre.
Dar 0,46 ml/kg (da sol. 32mg/ml) a cada 6h, se dor ou febre.
Dose: 15 mg/kg/dose (max 75 mg/kg/dia ou 4g/dia)
Náuseas e vômitos:
Ondansetrona sol. oral 4mg/5mL
>10 anos: tomar 10 mL via oral (max 30 mL/dia ou 24 mg/dia)
2 a 10 anos: dar 5 mL via oral (max 15 mL/dia ou 12 mg/dia)
Ondansetrona comp. 4mg ou 8mg
> 10 anos: tomar 1 cp via oral, a cada 8-12h (max 24 mg/dia)
2 a 10 anos: dar 1 cp via oral, a cada 12-24h (max 12 mg/dia)
Ondansetrona inj. 4mg/2mL ou 8mg/4mL
Aplicar 0,08 mL/kg, IV ou IM a cada 8 h (max 2 mL a cada 8 h ou 4 mL a cada 12 h)
Dose: 0,15 mg/kg/dose (max 3x)
Obs: para administração IV, diluir o volume em 25 a 50 mL de SF0,9% ou SG5%, e infundir em pelo menos 15 min
Referências
[1] Oliveira, A. L. G., Soares, V. C., de Faria, L. P., Roland, L. S. M., Castro, V. P., de Alcântara, N. N., Martins, G. S., & Torres, F. Q. (2021). Infecções do trato urinário na infância: condutas e tratamento.
[2] Sociedade Brasileira de Pediatria. Tratado de Pediatria. 4ª edição. Editora Manole, 2017.
[3] Napierata-Okarska M et al. Urinary tract infections in children: diagnosis, treatment, imaging – comparision of current guidelines. J Pediatr Urol. 2017
[4] Kaufman J et al. Urinary tract infections in children: an overview of diagnosis and management. BMJ Paediatr Open. 2019.
[5] Sociedade Brasileira de Pediatria. Infecção do Trato Urinário. Nº 1, Dezembro de 2016.
[6] Secretaria Municipal de Saúde. PROTOCOLO COLABORATIVO MANEJO CLÍNICO DA INFECÇÃO URINÁRIA NA CRIANÇA. Belo Horizonte 2020.
[7] Hellström A, Hanson E, Hansson S, et al: Association between urinary symptoms at 7 years old and previous urinary tract infection. Arch Dis Child 66(2):232-234, 1991. doi: 10.1136/adc.66.2.232
[8] Tullus K, Shaikh N: Urinary tract infections in children. Lancet 395(10237):1659-1668, 2020. doi: 10.1016/S0140-6736(20)30676-0
[9] Infecção do Trato Urinário (ITU) na Pediatria. SBP, setembro de 2023 4. Guia do Episódio de Cuidado. Infecção do Trato Urinário em Crianças e Adolescentes. Hospital Israelita 5. Hoberman A, Charron M, Hickey RW, et al. Exames de imagem após uma primeira infecção febril do trato urinário em crianças pequenas. N Engl J Med 2003; 348:195.
[10]. Larcombe J. Infecção do trato urinário em crianças. Clin Evid 2005; :429.


