Diabetes gestacional (DMG)
Fluxograma
Rastreamento e diagnóstico
Definição:
- A diabetes mellitus gestacional (DMG) é caracterizada pela presença de hiperglicemia detectada pela primeira vez durante a gestação, porém com níveis de glicemia que não alcançam os critérios para o diagnóstico de diabetes mellitus (DM).
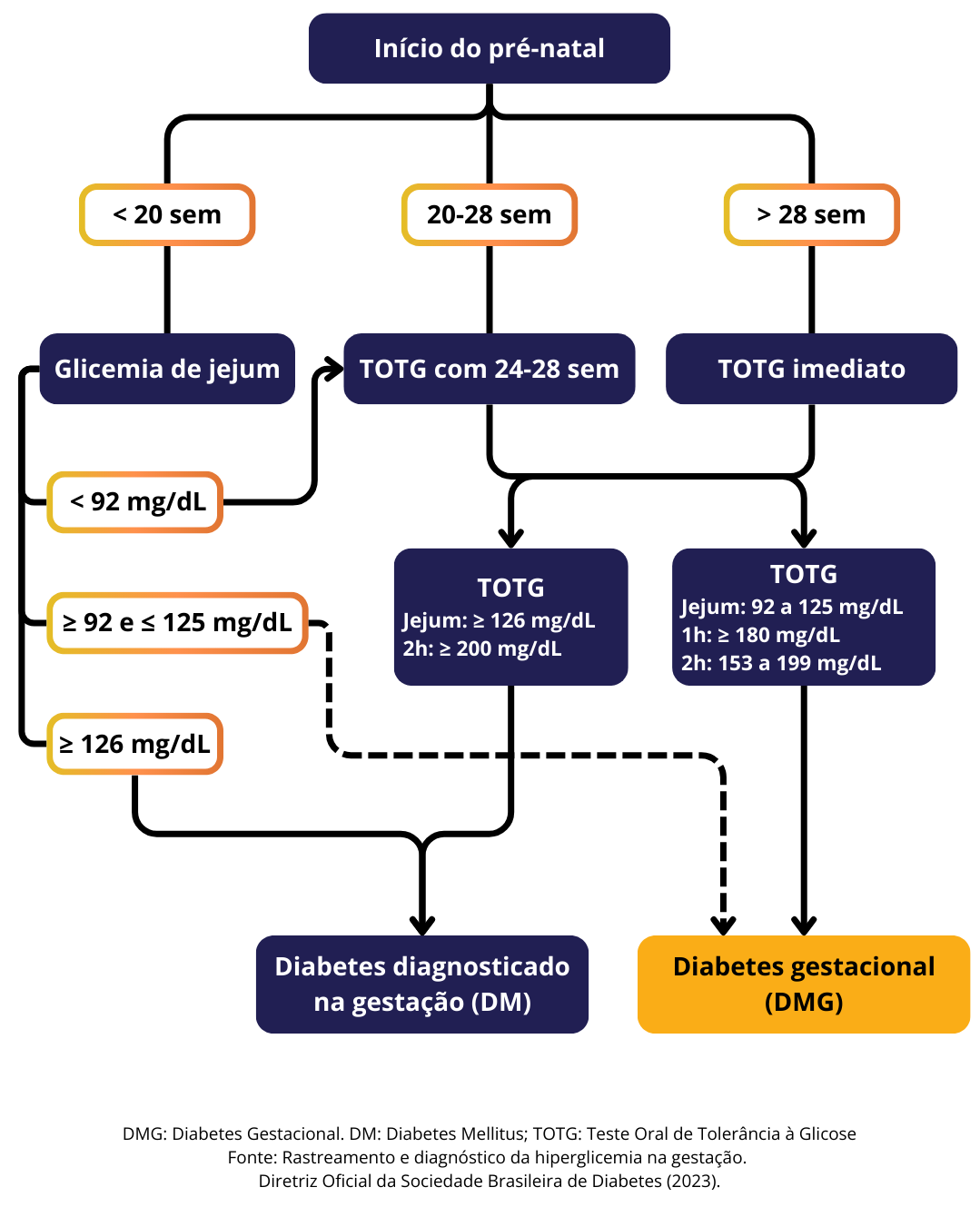
Quando rastrear?
- Glicemia de jejum (8h) para todas as gestantes até a 20ª semana de gestação.
- Teste oral de tolerância à glicose (TOTG) com 75g entre 24ª-28ª semanas de gestação.
Diagnóstico de diabetes gestacional:
- Antes da 20ª semana, glicemia de jejum ≥ 92 e ≤ 125 mg/dL, OU
- Após 24ª semana, TOTG com um dos critérios:
- Jejum: 92 a 125 mg/dL.
- 1h: ≥ 180 mg/dL.
- 2h: 153 a 199 mg/dL.
Diagnóstico de diabetes diagnosticada na gestação (“overt diabetes”):
- Glicemia de jejum ≥ 126 mg/dL, OU
- Hemoglobina glicada ≥ 6,5%, OU
- TOTG com um dos critérios:
- Jejum: ≥ 126 mg/dL.
- 2h: ≥ 200 mg/dL.
Fatores de risco
Os principais fatores de risco são:
Idade materna avançada
Sobrepeso e obesidade
História familiar de diabetes em parentes de primeiro grau
Ganho excessivo de peso na gravidez atual
Crescimento fetal excessivo
Polidrâmnio
Hipertensão ou pré-eclâmpsia na gravidez atual
Antecedentes obstétricos de abortamentos de repetição
Malformações
Morte fetal ou neonatal
Macrossomia
DMG prévio
Hemoglobina glicada ≥ 5,7% no primeiro trimestre
Presença de condições associadas à resistência à insulina:
Acantosis nigricans
Obesidade central
Hipertrigliceridemia
Hipertensão arterial sistêmica
Síndrome de ovários policísticos (SOAP)
Manejo geral
Manejo inicial:
Terapia não farmacológica com terapia nutricional e mudanças no estilo de vida.
Deve ser iniciado quando 2 ou mais medidas de glicemia capilar, avaliadas após 7 a 14 dias de terapia não farmacológica, estiverem acima da meta.
Também pode ser iniciado se 30% a 50% das medidas estiverem alteradas em um período máximo de uma semana.
A insulina é a terapia farmacológica de primeira escolha para controle glicêmico na mulher com DMG.
O uso da metformina pode ser indicado nos casos em que não houve controle glicêmico adequado com medidas não farmacológicas, na inviabilidade do uso de insulina.
Deve ser considerada a associação de metformina com insulina em paciente que necessitem de altas doses de insulina (> 2 U/kg/dia) sem controle glicêmico adequado ou com ganho excessivo de peso materno ou fetal.
Por outro lado, a metformina não deve ser iniciada, ou deve ser suspensa, nos casos em que se observe ao ultrassom baixo peso ou restrição de crescimento fetal.
O uso de sulfonilureias é contraindicado devido ao aumento de risco de macrossomia e hipoglicemia neonatal.
O uso de outras classes de medicamentos antidiabéticos durante a gestação não foi estudado e não há relatos de efeitos teratogênicos associados com esses fármacos.
Automonitoramento da glicemia
O automonitoramento diário da glicemia capilar deve ser iniciado logo após o diagnóstico do DMG, e deve ser mantido até o parto.
Gestantes em tratamento não farmacológico devem realizar perfil de 4 pontos:
Em jejum
1 hora após café
1 hora após almoço
1 hora após jantar
Em jejum
1 hora após café
Antes do almoço
1 hora após almoço
Antes do jantar
1 hora após jantar
Observações:
Embora a medida da glicemia 1 hora pós-alimentar detecte mais adequadamente o horário do pico pós-prandial, a medida da glicemia 2 horas após a alimentação é uma alternativa útil à medida de 1 hora, principalmente no monitoramento de gestantes em uso de insulina humana regular.
Também deve ser realizada, esporadicamente, a medição entre 2h e 4h da manhã.
Em casos de viabilidade financeira e técnica limitadas, pode-se optar pelo monitoramento apenas 3 vezes por semana.
Metas
É recomendado que gestantes com DM ou DMG tenham como alvo-glicêmico, valores de:
Glicemias pré-prandiais entre 65-95 mg/dL
1h pós-prandial < 140 mg/dL
2h pós-prandial < 120 mg/dL.
Glicemias de jejum de 70-99 mg/dL
Glicemias ao deitar, e entre 2-4h da madrugada, entre 80-120 mg/dL.
Não farmacológico
Preferência por alimentos in natura ou minimamente processados.
Suspender ingestão de açúcar, doces em geral e alimentos ultraprocessados.
Usar adoçantes artificiais não calóricos (aspartame, sacarina,sucralose,stevia).
Prescrição inicial: 30kcal/Kg de peso atual, com aumento para 35 kcal/Kg no 3º trimestre (se obesidade, 12-24 kcal/Kg, desde que mantida cetonúria negativa).
Composição: 40%de carboidrato (preferir carboidratos complexos), 40%de proteínas, 20% gorduras.
Ganho de peso durante a gestação, semelhante à população geral.
Atividade física:
Atividade física deve ser mantida ou iniciada, desde que não existam contra-indicações.
Exercício moderado, 30 a 40 minutos, 4-5 vezes por semana.
A gestante deve ser capaz de realizar o exercício e conversar ao mesmo tempo em que se sente moderadamente cansada durante a sua execução.
Manter-se hidratada durante a sua realização e se alimentar antes do seu início, especialmente as usuárias de insulina.
Exercícios considerados seguros durante a gestação:
Caminhada, natação/ hidroginástica, ciclismo indoor, musculação/exercícios de força, corrida, esportes com raquetes, yoga / pilates, aeróbica de baixo impacto e exercícios ergométricos de membros superiores.
Insulinoterapia
Como iniciar?
Dose total inicial: 0,5 U/kg/dia, com ajustes individualizados baseados no automonitoramento diário da glicemia capilar a cada 1 a 2 semanas.
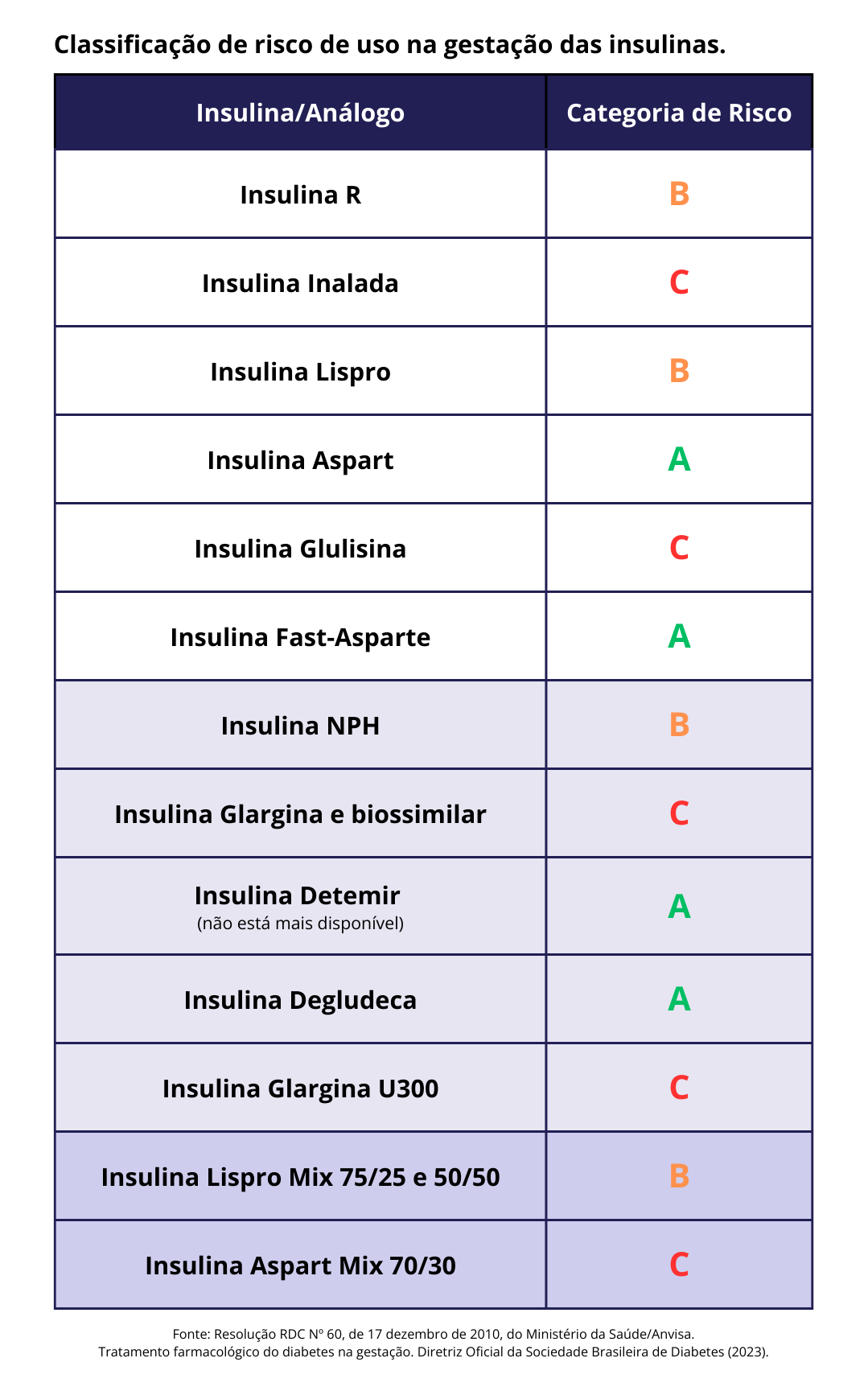
Utilizar insulinas humanas NPH e/ou Regular, e análogos de insulina aprovados para uso na gestação.
A distribuição das doses da insulina deve ser baseada no perfil obtido no monitoramento diário da glicose.
Comumente é utilizado um regime de múltiplas injeções usando insulinas de ação prolongada ou de ação intermediária em combinação com insulina de ação prandial.
No entanto, quando os valores elevados da glicose ocorrem apenas no período pós-prandial de uma determinada refeição, está indicado uso de insulina prandial especificamente nessa refeição.
Quando há valores elevados de glicose apenas em jejum, o uso noturno de insulina de ação intermediária (NPH) é o mais adequado.
Nesses casos, as doses iniciais podem ser entre 0,1 e 0,2 U/kg/dia.
Devem ser realizados em intervalos curtos, baseados nos valores obtidos na automonitorização da glicose, não devendo ultrapassar duas semanas até a obtenção do controle glicêmico.
A partir da 30ª semana da gestação, o seguimento clínico deve ser feito, no mínimo, a cada duas semanas.
É esperado que seja necessário um aumento progressivo da dose de insulina, entre a 28ª e 32ª semana de idade gestacional.
A dose total inicial de insulina é de 0,5 U/kg/dia, podendo ser reduzida para 0,1 e 0,2 U/kg/dia em casos mais leves.
Quando os valores elevados da glicose ocorrem apenas no período pós-prandial de uma determinada refeição, está indicado uso de insulina prandial especificamente nessa refeição:
Aplicar 4 a 10 UI SC, 30 min antes da refeição.
Aplicar 2 UI p/cada 50 mg/dL da glicemia acima da meta desejada (metas descritas acima).
Quando há valores elevados de glicose apenas em jejum, o uso noturno de insulina de ação intermediária (NPH) é o mais adequado:
70kg: Aplicar 10 UI SC antes de dormir.
Quando há valores elevados de glicose na maior parte do dia, deve se considerar um regime de doses múltiplas:
Insulina NPH - 0,5 U/kg/dia (2/4 manhã + 1/4 almoço + 1/4 noite)
70kg: Aplicar 17 UI SC ao acordar, 8 UI após almoço e 8 UI antes de dormir.
Insulina Regular - 4 a 10 UI por refeição
Aplicar 4 a 10 UI SC, 30 min antes do café, almoço e janta.
Ajustes:
Ajustar 2 a 4 UI, a cada 3 dias (é possível considerar ajustes mais agressivos em pacientes resistentes insulínicos e obesos).
Metformina
Quando indicar?
Como alternativa à insulina:
Falta de adesão à insulinoterapia
Não acessibilidade à insulina
Dificuldade na auto administração da insulina
Estresse em níveis exacerbados decorrentes do uso de insulina
Restrição alimentar excessiva da gestante para evitar o uso da insulina
Em associação à insulina:
Doses elevadas de insulina (> 2 U/kg/dia) sem controle glicêmico adequado
Ganho de peso materno excessivo
Ganho de peso fetal excessivo
Fetos abaixo do percentil 50
Presença de crescimento intrauterino restrito
Doença renal com TFG < 30 ml/min
Condições que aumentem o risco de acidose lática (insuficiência cardíaca congestiva, doença hepática grave, infecção grave, intoxicação alcoólica aguda, alcoolismo).
Dose: 500 a 2.500 mg/dia.
Frequência: 2 a 3 vezes ao dia.
Dose: 500 a 2.500 mg/dia.
Frequência: 1 a 3 vezes ao dia.
Por causa da livre passagem de metformina para o sangue fetal, considera-se que este fármaco não deve ser iniciado, ou deve ser suspenso, nos casos em que se observe ao ultrassom baixo peso ou restrição de crescimento fetal.
Seguimento
Exames laboratoriais adicionais:
Rastreamento de bacteriúria assintomática bimestral;
Ultrassonografias obstétricas a cada 4 semanas a partir do final do 2º trimestre;
Ecocardiograma fetal se overt diabetes com HbA1c > 6,5%;
Avaliação de lesão em órgãos-alvo maternos se DM prévio há mais de 5 anos.
Vitalidade fetal:
Mobilograma no 3º trimestre: procurar pronto socorro se redução da movimentação fetal habitual.
Cardiotocografia anteparto semanal:
Se terapia farmacológica: a partir de 34 semanas.
Se terapia não farmacológica: a partir de 38 semanas.
Uso de corticoide
Se houver necessidade de uso de corticoide, por qualquer motivo, optar por realização em ambiente de internação hospitalar, com controle glicêmico.
Aumentar a dose da insulina e intensificar o monitoramento da glicose por até 72 horas após a última dose do corticoide.
Interrupção da gestação
Via de parto: indicação obstétrica.
Meta para resolução da gestação:
40 semanas se tratamento não farmacológico adequado.
39 semanas de tratamento farmacológico adequado.
37 semanas / individualizar se controle inadequado ou polidrâmnio.
Cuidados periparto
Cesárea Eletiva:
Programar preferencialmente pela manhã.
Na véspera: manter a dose habitual de insulina, suspender metformina.
Jejum de 2h líquidos sem resíduo, 8h sólidos.
NPH da manhã: ⅓ da dose.
Suspender insulina regular habitual.
Se jejum:
Infusão de SG 5% IV 20 gotas/min.
Glicemia capilar de 2/2 horas, alvo: 70-150 mg/dL.
Corrigir hipoglicemias e hiperglicemias.
Indução do parto / condução do trabalho de parto:
Administrar NPH da manhã: ⅓ da dose.
Insulina Regular: manter enquanto paciente estiver se alimentando.
Manter dieta leve para diabetes. Evitar jejum prolongado.
Cuidados pós parto
Dieta geral.
Avaliar e considerar a suspensão de tratamentos iniciados durante a gestação.
Nas puérperas que receberam insulina durante a gestação: controle de dextro com 4 aferições por 24h (jejum e 2h pós prandial) para rastrear hiperglicemia > 200mg/dL.
Se presente, confirmar com coleta de glicemia sérica.
Na alta: reforçar medidas de mudanças do estilo de vida como profilaxia de complicações maternas de longo prazo.
Reavaliar e reclassificar com curva glicêmica 75g (jejum e 2h) 6-8 semanas após o parto.
Referências
- Zajdenverg L, Dualib P, Façanha C, Goldbert A, Negrato C, Forti A, Bertoluci M. Tratamento farmacológico do diabetes na gestação. Diretriz Oficial da Sociedade Brasileira de Diabetes (2023). DOI: 10.29327/557753.2022-13, ISBN: 978-85-5722-906-8.
Zajdenverg L, Façanha C, Dualib P, Golbert A, Moisés E, Calderon I, Mattar R, Francisco R, Negrato C, Bertoluci M. Rastreamento e diagnóstico da hiperglicemia na gestação. Diretriz Oficial da Sociedade Brasileira de Diabetes (2023). DOI: 10.29327/557753.2022-11, ISBN: 978-85-5722-906-8.
Zajdenverg L, Façanha C, Dualib P, Goldbert A, Negrato C, Bertoluci M. Planejamento, metas e monitorização do diabetes durante a gestação. Diretriz Oficial da Sociedade Brasileira de Diabetes (2023). DOI: 10.29327/557753.2022-12, ISBN: 978-85-5722-906-8.
Sociedade Brasileira de Diabetes.Tratamento do diabetes mellitus gestacional no Brasil. Brasilia, DF: OPAS, 2019. 57 p.:il. ISBN: 978-85-94091-12-3.
Organização Pan-Americana da Saúde. Ministério da Saúde. Federação Brasileira das Associações de Ginecologia e Obstetrícia. Sociedade Brasileira de Diabetes Tratamento do diabetes mellitus gestacional no Brasil. Brasília, DF: OPAS, 2019.
Committee on Practice Bulletins — Obstetrics. ACOG Practice Bulletin No. 190: Gestational Diabetes Mellitus. Obstet Gynecol 2018;


