Hipertensão na Gravidez
Síndromes
As síndromes hipertensivas na gestação podem se manifestar de 5 formas:
Hipertensão gestacional:
Hipertensão arterial (≥ 140 x 90 mmHg), em gestante previamente normotensa, porém sem proteinúria ou manifestação de outros sinais/sintomas relacionados à pré-eclâmpsia.
Essa forma de hipertensão deve desaparecer até 12 semanas após o parto.
Pré-eclâmpsia:
Hipertensão arterial (≥ 140 x 90 mmHg) identificada após a 20ª semana de gestação, associada à proteinúria significativa e/ou disfunção de órgãos-alvo.
Ir para manejo da pré-eclâmpsia.
Hipertensão arterial crônica:
Hipertensão arterial reportada pela gestante ou identificada antes de 20 semanas de gestação.
Hipertensão arterial crônica sobreposta por pré-eclâmpsia:
Deve ser considerada se hipertensão arterial crônica associada a um desses:
Aparecimento ou piora da proteinúria (> 3 vezes o valor inicial).
Necessidade de associação de anti-hipertensivos ou aumento de dose.
Surgimento de disfunção de órgãos-alvo.
Hipertensão do jaleco branco:
Hipertensão arterial (≥ 140 x 90 mmHg) durante as consultas pré-natais, porém inferior a 135 x 85 mmHg em avaliações domiciliares, na primeira metade da gestação.
Essa forma de hipertensão deve ser considerada apenas na primeira metade da gestação e não deve se confundir com a pré-eclâmpsia, que se manifesta na sua segunda metade.
Considerações:
A hipertensão arterial é considerada se ≥ 140 e/ou 90 mmHg, avaliada após um período de repouso, com a paciente em posição sentada e manguito apropriado.
Os valores pressóricos elevados devem ser confirmados após 4 horas após a primeira verificação anormal. Se os valores de PAS forem ≥ 160 mmHg e/ou PAD ≥ 110 mmHg, a verificação deve ser repetida em 15 minutos, e não 4 horas.
É considerado proteinúria significativa se ≥ 300 mg em urina de 24 horas, OU relação proteína/creatinina urinárias (em mg/dL) ≥ 0,3, OU presença de pelo menos uma cruz em amostra de urina isolada (dipstick).
prático e seguro!
Classificação
- Hipertensão arterial leve:
- PAS ≥ 140 e < 150 mmHg e/ou PAD ≥ 90 e < 100 mmHg;
- Hipertensão arterial moderada:
- PAS entre ≥ 150 e < 160 mmHg e/ou PAD ≥ 100 e < 110 mmHg;
- Hipertensão arterial grave:
- PAS ≥ 160 mmHg e/ou PAD ≥ 110 mmHg.
- Casos de hipertensão arterial grave devem ser tratados com rapidez e as pacientes devem ser internadas e/ou encaminhadas para centros de referência, a fim de se investigar comprometimentos de órgãos-alvo e as condições fetais.
Manejo geral
Monitoramento da PA:
Verificação da pressão arterial pelo menos uma vez por semana.
Meta alvo: PAS entre 110-139 mmHg e PAD entre 80-89 mmHg.
Cuidados na medição da PA:
- É recomendado que a gestante esteja sentada, com pés apoiados no chão e pernas descruzadas, braço elevado na altura do coração, livre de roupas, palma da mão para cima e cotovelo ligeiramente fletido. A gestante deve estar calma, com a bexiga vazia, não ter praticado exercícios há 60 minutos, não ter ingerido bebidas alcoólicas, café, se alimentado ou fumado até 30 minutos antes.
Exames complementares:
Exames para avaliar lesões de órgãos alvo e exames complementares junto dos exames do primeiro trimestre;
Hemograma completo; creatinina sérica; ureia sérica; potássio sérico; TGO; TGP; glicemia de jejum; urina 1; Proteinúria de 24 horas ou microalbuminúria.
Se HAS mal controlada prévia ou idade maior que 30 anos: ECG e ecocardiograma.
Se creatinina >1,1mg/dL: USG de rins e vias urinárias.
Se DUM incerta: USG obstétrico no primeiro trimestre e mensal a partir das 24 semanas para acompanhar crescimento fetal e quantidade de líquido amniótico.
Frequências das consultas de pré-natal:
Se hipertensão mal controlada:
Semanais.
Se hipertensão controlada:
< 28 semanas: a cada 4 semanas.
< 34 semanas: quinzenais.
> 34 semanas: semanais.
Quando iniciar o tratamento?
Hipertensão gestacional:
PAS >160 ou PAD >110 mmHg: Iniciar tratamento.
PAS entre 140-159 e PAD entre 90-109 mmHg: Decisão individualizada.
Pré-eclâmpsia:
Encaminhar para urgência/emergência no momento do diagnóstico.
Manter acompanhamento em pré-natal de alto risco.
Ir para pré-eclâmpsia.
Hipertensão crônica:
Em gestante sem tratamento prévio:
Iniciar tratamento se PA >140/90 mmHg.
Em gestante com tratamento prévio:
E pressão >140/90 mmHg:
Otimizar tratamento com anti-hipertensivos permitidos na gestação.
E pressão < 120/80 mmHg e sem lesão de órgão-alvo:
Reduzir ou mesmo descontinuar o tratamento e iniciar monitoramento cuidadoso da pressão arterial.
Observação:
Em gestantes hipertensas crônicas, a elevação repentina de PA ou surgimento/aumento de proteinúria devem ser consideradas como suspeita de pré-eclâmpsia sobreposta.
Hipertensão arterial crônica sobreposta por pré-eclâmpsia:
Encaminhar para urgência/emergência no momento do diagnóstico.
Manter acompanhamento em pré-natal de alto risco.
Ir para pré-eclâmpsia.
Hipertensão do jaleco branco:
Não é necessário tratamento medicamentoso, devendo-se manter pré-natal de baixo risco.
Sempre reavaliar o diagnóstico, considerando a possibilidade de desenvolvimento de outra síndrome hipertensiva.
Anti-hipertensivos
É recomendado a introdução de anti-hipertensivos sempre que:
PA ≥ 150 e/ou 100 mmHg
PA ≥ 140 e/ou 90 mmHg de maneira persistente
PA ≥ 140 e/ou 90 mmHg e paciente sintomática
Considerações iniciais:
O objetivo do tratamento é manter os níveis de PA diastólica em torno de 85 mmHg.
Sempre iniciar com doses baixas e otimizar dose gradativamente, caso necessário, com atenção para as doses máximas e frequências diárias recomendadas.
Primeira linha:
Metildopa comp. 250mg ou 500mg
Dose diária: 500 a 2.000mg (algumas referências consideram a dose máxima diária como 3.000mg).
Frequência: 2 a 4 vezes ao dia.
Nifedipino retard comp. 10mg ou 20mg
Dose diária: 20 a 120 mg.
Frequência: 1 a 3 vezes ao dia.
Nifedipino comp. 10mg ou 20mg
A formulação de liberação imediata deve ser utilizada apenas nas crises hipertensivas (descrito em tópico abaixo).
Succinato de Metoprolol comp. 25mg ou 50mg ou 100mg
Dose diária: 50 a 200 mg.
Frequência: 1 a 2 vezes ao dia.
Segunda ou terceira linha:
Hidralazina comp. 25mg ou 50mg
Dose diária: 50 a 150 mg (algumas referências consideram a dose máxima diária como 200mg).
Frequência: 2 a 4 vezes ao dia.
Hidroclorotiazida comp. 25mg ou 50mg
Dose diária: 25 a 50 mg.
Frequência: 1 vez ao dia.
Anlodipino comp. 2,5mg ou 5mg ou 10mg
Dose diária: 2,5 a 10 mg.
Frequência: 1 a 2 vezes ao dia.
Clonidina comp. 0,10mg ou 0,15mg ou 0,20mg
Dose diária: 0,2 a 0,6 mg.
Frequência: 2 a 3 vezes ao dia.
Considerações adicionais:
Em caso de uso do metoprolol, o recém nascido deve ser monitorado por 48 horas após o nascimento devido risco de bradicardia, hipoglicemia e depressão respiratória.
A hidralazina não é recomendada como monoterapia, sendo preferencialmente indicada em associação com alguma droga de primeira linha. Além disso, apresenta risco de taquicardia reflexa,
Evitar o uso de nifedipino em pacientes com taquicardia.
A hidroclorotiazida deve ser interrompida se houver redução do volume de líquido amniótico (oligoâmnio) ou presença de pré-eclâmpsia, uma vez que esta, por si só, determina redução do volume circulatório.
Anti-hipertensivos contraindicados na gestação:
Inibidores da enzima conversora da angiotensina
Bloqueadores dos receptores da angiotensina II
Inibidores diretos da renina
Atenolol e Propranolol
Espironolactona
Prevenção da pré-eclâmpsia
Como avaliar o risco?
A predição pode ser feita utilizando testes multiparamétricos, através de algoritmos que analisam uma combinação de fatores, como o modelo de predição da Fetal Medicine Foundation (FMF).
Outra ferramenta mais simples são os critérios do United States Preventive Services Task Force (USPSTF), descritos abaixo:
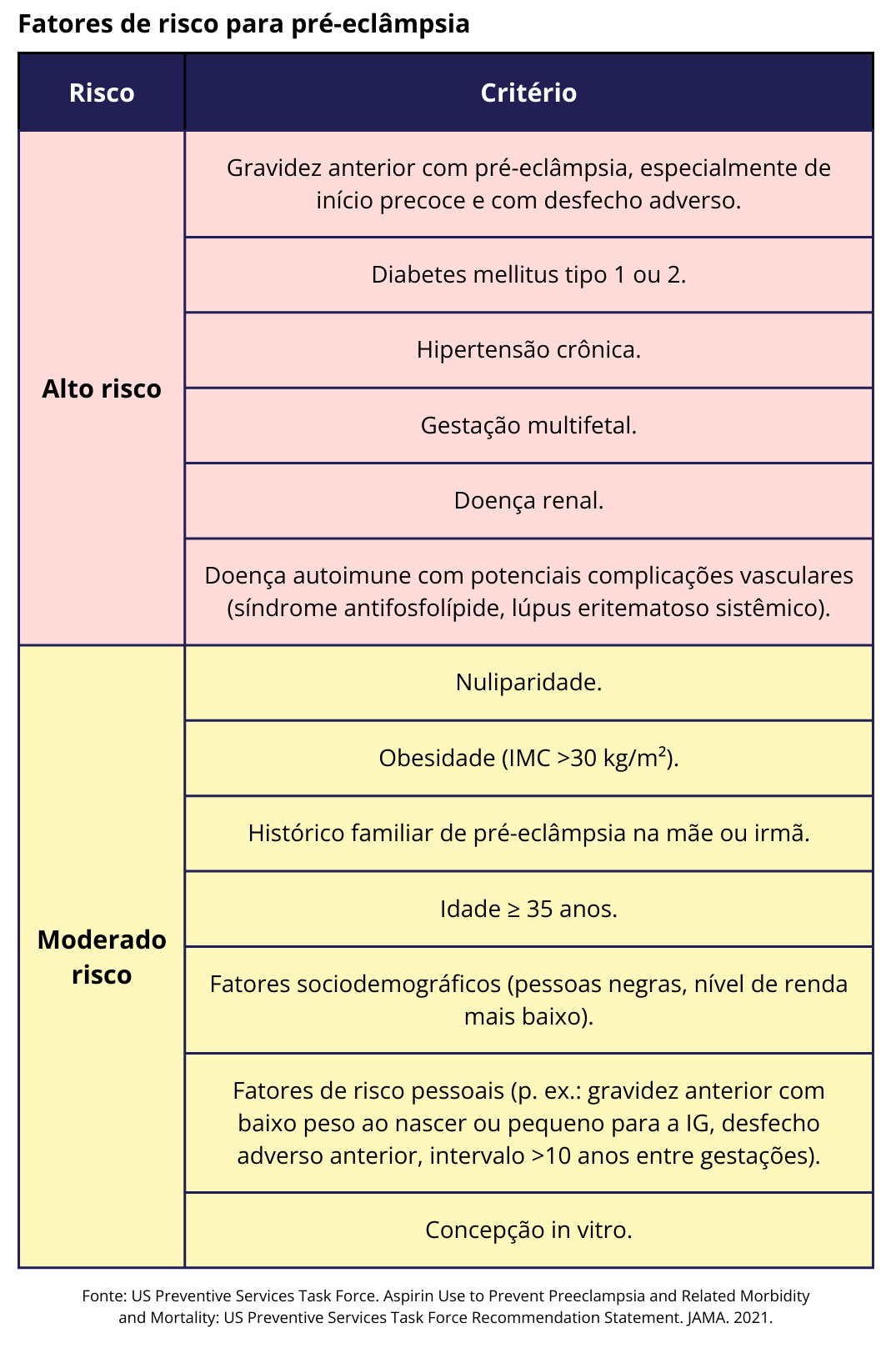
Quando indicar?
Na presença de 1 fator de alto risco ou pelo menos 2 fatores de moderado risco, deve-se indicar a prevenção da pré-eclâmpsia.
Esquema de prevenção:
Ácido acetilsalicílico + Cálcio + Exercício físico + Indução do parto com 39 semanas.
Anti-plaquetário:
Ácido acetilsalicílico (AAS) comp. 100mg
Tomar 1 cp via oral, uma vez ao dia (dose recomendada: 75 e 162 mg/dia).
Iniciar uso a partir de 12 semanas de idade gestacional e mantido até 36 semanas.
Observação:
Gestantes de alto risco que se apresentam ao pré-natal até 28 semanas de gestação ainda podem se beneficiar da profilaxia, desde que não haja pré-eclâmpsia estabelecida.
Suplementação de cálcio:
É uma medida considerada eficaz na prevenção de pré-eclâmpsia. Uma metanálise mostrou redução de 55% do risco de pré-eclâmpsia, especialmente em gestantes com baixa ingesta de cálcio.
Carbonato de Cálcio comp. 1250 mg (500mg de cálcio elementar)
Tomar 1 a 2 cp, 1 a 2 vezes ao dia, após as refeições (500-1.000mg de cálcio elementar por dia), OU
Citrato de Cálcio comp. 950mg (200mg de cálcio elementar)
Tomar 3 a 5 cp, 3 a 4 vezes ao dia, após as refeições (500-1.000mg de cálcio elementar por dia).
Melhor tolerado por pacientes com distúrbios gastrointestinais.
Observações:
A maioria dos estudos iniciaram a suplementação a partir de 20 semanas (alguns um pouco antes).
As doses descritas acima estão em consonância com as recomendações da Febrasgo, embora a OMS recomende doses maiores (1.500 a 2.000 de cálcio elementar por dia), apesar de evidências sugerirem que mesmo doses menores são suficientes para prevenção e com melhor adesão terapêutica.
Heparina:
Segundo a Febrasgo (2023), não há recomendações em literatura sobre o uso de heparina de baixo peso molecular na prevenção de pré-eclâmpsia.
A indicação deve ser restrita a mulheres com outras comorbidades que necessitem de anticoagulação na gravidez, como a síndrome antifosfolípide.
Exercícios físicos:
Exercícios físicos de intensidade moderada (suficientes para elevar a frequência cardíaca e permitir falar, mas não cantar) pelo menos 140 minutos por semana.
Indução do parto:
Há evidências de que a indução do parto entre 39+0 e 39+4 semanas de gestação reduziu os riscos de pré-eclâmpsia.
Crise hipertensiva
A presença de crise hipertensiva é considerada quando há PA ≥ 160 e/ou 110 mmHg, confirmada por intervalo de 15 minutos, preferencialmente após período de repouso e com a paciente sentada.
Esquema:
Casos leves/moderados: Hidralazina OU Nifedipino.
Graves ou refratários: Nitroprussiato.
Hidralazina 20mg/1ml
Diluir 1 amp (20mg) + 19ml de SF 0,9%.
Aplicar 5 ml dessa solução IV bolus a cada 20min (max 45mg/dia), OU
Nifedipino 10mg
Tomar 1 cp a cada 20-30min (max 30mg/dia), OU
Nitroprussiato de sódio 50mg/2ml
Aplicar 1 amp + 250ml SG 5%, IV em BIC
Dose: 0,3 a 10 mcg/kg/min (> 3 mcg/kg/min: risco intoxicação tiocianato)
Exemplo 70kg: vazão 6,4 a 211 ml/h.
Encaminhar para urgência/emergência e investigar pré-eclâmpsia.
Eclâmpsia e pré-eclâmpsia
É uma doença multifatorial diagnosticada pela presença de hipertensão arterial associada à proteinúria e/ou disfunção de órgãos-alvo, após a 20ª semana de gestação.
Ir para Eclâmpsia e pré-eclâmpsia.
Quando encaminhar?
Quando encaminhar ao centro obstétrico / emergência ginecológica:
Crise hipertensiva (PA sistólica ≥ 160 mmHg ou PA diastólica ≥ 110 mmHg);
Suspeita ou diagnóstico de pré-eclâmpsia ou eclâmpsia;
Indicação de interrupção imediata da gestação;
Avaliação de interrupção eletiva da gestação.
Quando encaminhar ao Pré-Natal de Alto Risco:
Hipertensão gestacional.
História de hipertensão gestacional em gestação prévia com desfecho adverso.
Hipertensão crônica com algum dos critérios abaixo:
Lesão em órgãos-alvo (doença renal crônica, hipertrofia de ventrículo esquerdo, retinopatia);
Hipertensão grave (PA ≥ 160/110 mmHg) (deve ser avaliada em caráter de emergência primeiramente);
Hipertensão leve a moderada em uso de ≥ 2 anti-hipertensivos;
Idade materna ≥ 40 anos;
Tabagismo;
Diabetes mellitus ou diabetes gestacional;
Suspeita de hipertensão secundária;
Desfecho adverso em gestação prévia;
Sinais de insuficiência placentária.
Referências
Peraçoli JC, Borges VT, Ramos JG, Cavalli RC, Costa SH, Oliveira LG, et al. Pré-eclâmpsia/ eclâmpsia. São Paulo: Federação Brasileira das Associações de Ginecologia e Obstetrícia (Febrasgo); 2018. (Protocolo Febrasgo – Obstetrícia, nº 8/Comissão Nacional Especializada em Hipertensão na Gestação).
Universidade Federal do Rio Grande do Sul. Faculdade de Medicina. Programa de Pós-Graduação em Epidemiologia. TelessaúdeRS (TelessaúdeRS-UFRGS). TeleCondutas: Doenças Hipertensivas na Gestação: versão digital 2023. Porto Alegre: TelessaúdeRS-UFRGS, 09 jan. 2023.
US Preventive Services Task Force; Davidson KW, Barry MJ, Mangione CM, Cabana M, Caughey AB, Davis EM, Donahue KE, Doubeni CA, Kubik M, Li L, Ogedegbe G, Pbert L, Silverstein M, Simon MA, Stevermer J, Tseng CW, Wong JB. Aspirin Use to Prevent Preeclampsia and Related Morbidity and Mortality: US Preventive Services Task Force Recommendation Statement. JAMA. 2021.


