Exacerbação da asma (< 6 anos)
CID 10: J45
Outros temas:
Considerações gerais
A exacerbação da asma é caracterizada por um aumento progressivo dos sintomas de dispneia, tosse, sibilos, sensação de aperto no peito e diminuição progressiva da função pulmonar, representando uma alteração no estado basal do paciente que exige uma mudança no tratamento.
Uma breve história e exame físico devem ser realizados simultaneamente com início imediato da terapia.
Hora do início e possível causa da presente exacerbação
Gravidade dos sintomas
Se existe sintomas de anafilaxia
Fatores de risco para morte relacionada à asma
Todos os medicamentos de alívio e manutenção usados anteriormente.
Verificar fatores desencadeantes:
Alérgenos;
Infecções respiratórias;
Exercício físico
Fatores emocionais
Rinite alérgica ou sinusite
Medicamentos (AINEs e betabloqueadores).
prático e seguro!
Classificação de gravidade
A classificação de exacerbações agudas de asma em crianças de 5 anos ou menos, segundo o GINA 2024 leva em consideração os seguintes critérios:
Leve / moderada:
Sem alteração do nível de consciência
Oximetria na apresentação (SpO2): >95% em ar ambiente
Consegue formular frases e sentenças (considerar o estágio de desenvolvimento da criança)
Frequência cardíaca (FC) <100 bpm
Frequência respiratória (FR) ≤40 ipm
Ausência de cianose central
Intensidade do sibilo variável
Grave / muito grave:
Agitado, confuso ou sonolento
Oximetria na apresentação (SpO2): <92% em ar ambiente
Consegue expressar apenas palavras isoladas
Frequência cardíaca (FC) >180 bpm (0-3 anos)
Frequência cardíaca (FC) >150 bpm (4-5 anos)
Frequência respiratória (FR) >40 ipm
Presença provável de cianose central
Possível tórax silencioso
Observação:
Há risco de superestimação da saturação de oxigênio com oximetria de pulso em pessoas de pele negra, predispondo um possível quadro de “hipoxemia oculta”.
Frequência respiratória normal (GINA, 2024):
0–2 meses: < 60 ipm
2–12 meses: < 50 ipm
1–5 anos: < 40 ipm
Fluxograma de manejo
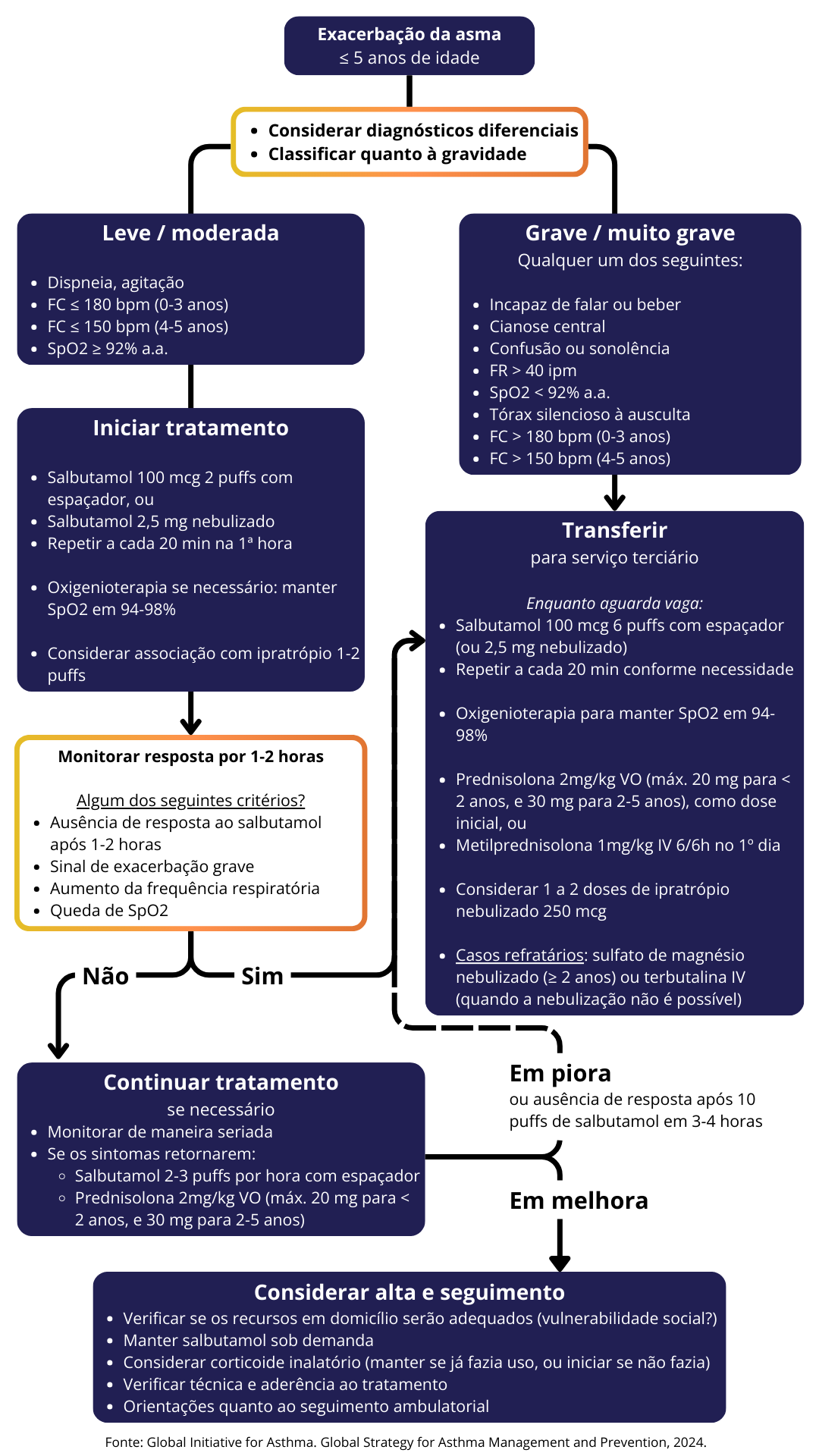
Oxigenioterapia
Oxigênio suplementar:
Administrar oxigênio suplementar se SpO2 <92%, por máscara ou cateter nasal, para manter a saturação em 94 a 98%.
Observação:
Há risco de superestimação da saturação de oxigênio com oximetria de pulso em pessoas de pele negra, predispondo um possível quadro de “hipoxemia oculta”.
SABA
Ir para Calculadora de doses na emergência pediátrica (secção broncodilatadores).
Em spray com espaçador:
Salbutamol Spray 100mcg/puff
Aplicar 2 (leves) a 6 (graves) puffs a cada 20 minutos durante a primeira hora, depois reavaliar a gravidade (na prática normalmente se considera 1 puff para cada 3 kg, sendo no máximo 10 puffs).
Se os sintomas persistirem ou retornarem, administrar doses adicionais de 2 a 3 puffs por hora.
Se os sintomas melhorarem e o paciente receber alta, manter uso sob demanda ou 2 puffs a cada 4 a 6 horas por , se necessário).
Fenoterol Spray 100mcg/puff (alternativa na ausência de salbutamol)
Aplicar 2 (leves) a 6 (graves) puffs a cada 20 minutos durante a primeira hora, depois reavaliar a gravidade (na prática normalmente se considera 1 puff para cada 3 kg, sendo no máximo 10 puffs).
Se os sintomas persistirem ou retornarem, administrar doses adicionais de 2 a 3 puffs por hora.
Se os sintomas melhorarem e o paciente receber alta, manter uso sob demanda (2 puffs a cada 4 a 6 horas, se necessário).
Nebulização:
Salbutamol Solução 5mg/ml
Nebulização com 2,5 mg (ou 0,15 mg/kg/dose) + 3-4 ml SF0,9%, a cada 20 min na primeira hora, depois reavaliar a gravidade.
Se os sintomas persistirem ou retornarem, administrar doses adicionais conforme necessidade.
Fenoterol Solução 5mg/ml (alternativa na ausência de salbutamol)
Nebulização com 0,05 mg/kg/dose + 3-4 ml SF0,9%, a cada 20 min na primeira hora, depois reavaliar a gravidade.
Se os sintomas persistirem ou retornarem, administrar doses adicionais conforme necessidade.
Corticoide sistemico
Ir para Calculadora de conversão de corticoides
Prednisolona sol. oral 3 mg/mL
Dose de 1 a 2 mg/kg/dia VO por 3- 5 dias, preferencialmente pela manhã.
Dose máxima:
20 mg/dia em crianças de 0 a 2 anos.
30 mg/dia em crianças de 3 a 5 anos.
Dexametasona elixir 0,5mg/5mL (alternativa na ausência de prednisolona)
Dose de 0,1 a 0,3 mg/kg/dia VO por 3-5 dias, preferencialmente pela manhã.
Dose máxima:
3 mg/dia em crianças de 0 a 2 anos.
4,5 mg/dia em crianças de 3 a 5 anos.
Metilprednisolona pó inj.125 mg ou 500 mg
Casos graves: 1 mg/kg IV a cada 6h no 1º dia. Após, 1 a 2 mg/kg/dia, IV, por 3- 5 dias (até 20 mg/dia em crianças de 0 a 2 anos e 30 mg/dia em crianças de 3 a 5 anos).
Reconstituir 125 mg do medicamento em 2 mL de diluente próprio OU 500 mg do medicamento em 8 mL de diluente próprio, e aspirar o volume recomendado.
Diluição: Se desejado, diluir o medicamento reconstituído em 50-200 mL de SF 0,9%, SG 5% em água ou em SF 0,45% ou 0,9%. Diluir na concentração de 2,5-20 mg/mL.
Dexametasona inj. 10mg/2,5mL (alternativa na ausência de metilprednisolona)
Aplicar 0,04 a 0,15 mL/kg/dia IV ou IM (a cada 24h ou fracionar a cada 12h).
Dose: 0,15 a 0,6 mg/kg/dia.
Obs: 0,3 mg/kg de dexametasona é equivalente a 2 mg/kg de prednisona.
Ipratrópio
Anticolinérgico:
Reservado para crises graves ou quando a resposta inicial ao SABA é insatisfatória.
Em spray com espaçador:
Brometo de Ipratrópio 20 mcg/puff
1 a 2 puffs, se ausência de resposta inicial ao salbutamol.
Em nebulização:
Brometo de Ipratropio sol. inalatória 0,25 mg/mL
0,25 mg (20 gotas) a cada 20 min na primeira hora.
Casos refratários
Sulfato de magnésio:
Indicado somente para quadros graves, sem resposta ao tratamento com SABA, ipratrópio e corticoide sistêmico.
O uso é mais estabelecido para maiores de 2 anos, e pode ser administrado via nebulização ou intravenoso.
Sulfato de magnésio isotônico nebulizado
Administrar 150 mg, 3 doses, na primeira hora de tratamento para crianças com idade 2 anos com exacerbação grave.
Sulfato de magnésio inj. 1g/mL (10%)
Dose única de 40-50 mg/kg (máximo 2g) via infusão IV lenta (20-60 min).
Terbutalina:
- Normalmente é reservada para casos onde a terapia inalatória com SABA não é possível.
- Intravenoso:
- Terbutalina sol. inj. 0,5mg/1mL
- Diluir 5 mg (10 ampolas) + 1.000 mL de SG5% (concentração: 5 mcg/mL).
- Dose inicial em IV bolus de 2 mcg/kg durante 5 minutos.
- Seguida de infusão contínua 5 mcg/kg/h.
- Subcutâneo:
- Terbutalina sol. inj. 0,5mg/1mL
- Adultos: 0,5 mL a 1 mL por via subcutânea, até o máximo de quatro vezes ao dia.
- Crianças: ¼ a ½ da dose do adulto, por via subcutânea, até o máximo de quatro vezes ao dia
- Obs: a dose de 0,5 mg não deverá ser excedida em um período de 4 horas.
Epinefrina:
Indicado se suspeita de quadro anafilático associado, podendo apresentar angioedema ao exame (Ir para Anafilaxia).
Epinefrina 1mg/ml
Aplicar 0,01 mL/kg (max 0,3 mL) IM na face ântero-lateral da coxa, podendo repetir dose em até 2 vezes, em intervalos de 5 a 15 min (monitorar toxicidade pela frequência cardíaca).
Dose: 0,01 mg/kg/dose (máximo 0,3 mg/dose).
Corticoide Inalatório
Considerações:
- Caso a criança receba alta após o controle do episódio de exacerbação, o uso de corticoides inalatórios pode ser considerado.
- Para crianças que não faziam uso de CI anteriormente, uma dose inicial de duas vezes a dose diária (dose dobrada) pode ser administrada e continuada por algumas semanas ou meses, com orientações de retorno ambulatorial para ajuste ou suspensão.
- Para crianças que já faziam uso de CI, este deve ser mantido, com orientações de retorno ambulatorial para ajuste.
- O uso de corticoide inalatório em doses baixas já é capaz de promover o benefício clínico suficiente para a maioria das crianças com asma. Doses mais altas estão associadas a maiores riscos de eventos adversos, devendo-se avaliar o risco-benefício.
- As doses abaixo estão classificadas como "baixa", considerando a faixa de idade ≤ 5 anos.
Corticoides inalatórios:
Budesonida susp.para nebulização 0,25 mg/mL e 0,50 mg/mL
Dose baixa: 0,5 mg/dia, via nebulização.
Segurança comprovada para maiores de 1 ano.
Propionato de Fluticasona DPD HFA (Flixotide spray®) (60 ou 120 doses) 50mcg
Dose baixa: 50 mcg/dia. Utilizar com espaçador.
Segurança comprovada para maiores de 4 anos
Dipropionato de Beclometasona DPI cápsulas (60 doses) 100mcg
Dose baixa: 100 mcg/dia. Utilizar com espaçador.
Segurança comprovada para maiores de 5 anos
Dipropionato de Beclometasona DPD HFA partícula extrafina (Clenil spray®) (200 doses) 50mcg
Dose baixa: 50 mcg/dia. Utilizar com espaçador.
Segurança comprovada para maiores de 5 anos
Critérios de alta e seguimento
- Considerar alta da emergência se:
- Resposta rápida ao tratamento inicial.
- Ausência de sinais de gravidade.
- Completa recuperação funcional (PFE > 70% e oximetria de pulso, se disponível, com saturação > 95% em ar ambiente).
- Orientações na alta:
- Deve-se fazer o retorno ambulatorial de acompanhamento, em 48 horas para reavaliação ou até 1 semana.
- Salbutamol inalatório sob demanda ou 100 mcg 4 a 6x/dia por 3 dias.
- Após, a dosagem de salbutamol deve ser desmamada conforme tolerado, com o objetivo de descontinuar no 5º a 7º dia.
- Corticoide oral por 5 dias (se houve necessidade de corticoterapia no atendimento da emergência).
- Considerar início de corticoide inalatório para as crianças que não faziam uso prévio (descrito em tópico acima).
Referências
Global Initiative for Asthma. Global Strategy for Asthma Management and Prevention, 2024.
Global Initiative for Asthma. Global Strategy for Asthma Management and Prevention, 2023.
Recomendações para o manejo da asma da Sociedade Brasileira de Pneumologia e Tisiologia – 2020. J Bras Pneumol. 2020.
DUNCAN, Bruce B. et al. Medicina ambulatorial: condutas de atenção primária baseadas em evidências. 4. ed.
Firmida M, Borgli D. Abordagem da exacerbação da asma em pediatria. - Revista de Pediatria SOPERJ. 2017;17(supl 1)(1):36-44


